Λιποσάρκωμα
ορισμός
Το λιποσάρκωμα είναι ένας κακοήθης όγκος του Λιπώδης ιστός.
Κλωτσάει όπως όλοι οι άλλοι Σαρκώματα, σχετικά σπάνια.
Τα λιπώδη κύτταρα δεν αναπτύσσονται σύμφωνα με τον κανόνα, οπότε γίνονται τα εκφυλισμένα κύτταρα όγκος αναδύεται.
Από τα σαρκώματα μαλακού ιστού, το λιποσάρκωμα είναι το δεύτερο πιο συνηθισμένο μετά από κακοήθη ινώδες ιστιοκύτωμα.
Τα λιποσάρκωμα είναι περίπου 15% έως 20% των σαρκωμάτων μαλακού ιστού. Ο Rudolf Virchow ήταν ο πρώτος που περιέγραψε το λιποσάρκωμα ως ανεξάρτητη ασθένεια το 1857.

Επιδημιολογία / εμφάνιση
Ο όγκος εμφανίζεται συνήθως σε ενήλικες, αλλά υπήρξαν επίσης περιπτώσεις (περίπου 60 συνολικά) στα οποία επηρεάστηκαν τα παιδιά και οι έφηβοι.
Η μέση ηλικία έναρξης είναι 50 χρόνια. Τα λιποσάρκωμα εμφανίζονται συχνότερα μεταξύ των ηλικιών 50 και 70.
Οι άνδρες είναι ελαφρώς πιο πιθανό να έχουν λιποσάρκωμα από τις γυναίκες. Η επίπτωση είναι περίπου 2,5 νέες περιπτώσεις / 1.000.000 κάτοικοι / έτος.
αιτίες
Μια σαφής εξήγηση της αιτίας της ανάπτυξης λιποσάρκωμα δεν είναι ακόμη γνωστή και αυτή τη στιγμή ερευνάται.
Οι περισσότεροι όγκοι εμφανίζονταιde novo«Από έναν εκφυλισμό του εμβρυϊκά προγονικά κύτταρα.
Ωστόσο, υπάρχουν θεωρίες σχετικά με πιθανές αιτίες: Υπάρχει μια υπόθεση ότι υπάρχει σύνδεση με προηγούμενες Θεραπεία ακτινοβολίας με ιονίζουσα ακτινοβολία.
Σε μεμονωμένες περιπτώσεις, ένα λιποσάρκωμα αναπτύχθηκε από ένα λιπόωμα ή από μια ουλή εγκαύματος. Το εάν το λιποσάρκωμα μπορεί να έχει γενετικές αιτίες, δεν έχει ακόμη επιβεβαιωθεί με σαφήνεια, αλλά υπάρχει υποψία.
εντοπισμός
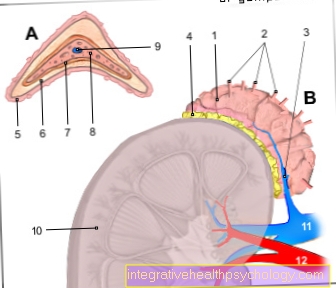
Τις περισσότερες φορές, τα λιποσάρκωμα αναπτύσσονται βαθιά Μαλακός ιστός του κάτω άκρου (κυρίως στο μηρό).
Δεύτερον πιο συχνά, έρχονται στο άνω άκρο και το Retroperitoneum μπροστά.
Μπορούν επίσης να εμφανιστούν στον κορμό του σώματος.
Εμφανίζεται στο 15% έως 20% των περιπτώσεων Μεταστάσεις που απαντώνται συχνότερα στους πνεύμονες. Μεταστάσεις μπορούν επίσης να βρεθούν στο περιτόναιο, το διάφραγμα, ο Περικάρδιο, απο συκώτι, τα οστά και τους λεμφαδένες.
Εμφάνιση στο μηρό
Τα λιποσάρκωμα είναι ιδιαίτερα κοινά (40%) στον μηρό. Εκείνοι που επηρεάζονται παρατηρούν ένα μικρό χτύπημα ή πρήξιμο κάτω από το δέρμα. Συνήθως, ο όγκος του μηρού δεν προκαλεί πόνο.
Δοκιμές απεικόνισης όπως CT, υπερηχογράφημα και μαγνητική τομογραφία μπορούν να δώσουν ενδείξεις για το εάν είναι λιποσάρκωμα ή ακίνδυνος όγκος λίπους (λιπόμα). Επιπλέον, προσδιορίζεται το πραγματικό μέγεθος και έκταση του όγκου στον περιβάλλοντα ιστό. Για μια πιο λεπτομερή εξέταση, πρέπει να ληφθεί ένα δείγμα ιστού για να προσδιοριστεί ο βαθμός κακοήθειας.
Εμφάνιση στο στομάχι
Τα λιποσάρκωμα μπορούν επίσης να σχηματιστούν στην κοιλιακή κοιλότητα ή να επηρεάσουν τη γαστρεντερική οδό. Κανονικά, η ανάπτυξη λιπαρών εδώ αρχικά προκύπτει ως ανώδυνη μάζα και χρειάζεται περισσότερο χρόνο από ό, τι αλλού για να παρατηρηθεί και να αντιμετωπιστεί.
Τα λιποσάρκωμα που εμφανίζονται στην κοιλιακή κοιλότητα μπορούν να αναπτυχθούν απαρατήρητα για μεγάλο χρονικό διάστημα και να γίνουν πολύ μεγάλα χωρίς εξωτερικό πρήξιμο. Συχνά ο ασθενής παρατηρεί μόνο πόνο και βλέπει έναν γιατρό όταν ο όγκος έχει φτάσει σε σημαντικό μέγεθος και πιέζει τα γύρω όργανα ή τα αγγεία στην κοιλιά.
Τα συμπτώματα του λιποσάρκωμα στην κοιλιά δεν είναι συγκεκριμένα και εξαρτώνται από τα όργανα που επηρεάζονται. Τα συμπτώματα κυμαίνονται από κοιλιακό άλγος που δεν μπορεί να εντοπιστεί με ακρίβεια, πεπτικά προβλήματα, δυσκοιλιότητα και ναυτία, έως αναιμία.
Εάν το λιποσάρκωμα δεν μπορεί να αφαιρεθεί χειρουργικά επειδή είναι πολύ μεγάλο και μπορεί να έχει αναπτυχθεί μαζί με άλλα όργανα ή μεγάλα αγγεία στην κοιλιά, ο ασθενής λαμβάνει θεραπεία ακτινοβολίας. Ο στόχος αυτής της θεραπείας είναι να μειωθεί το μέγεθος του όγκου, ώστε να μπορεί στη συνέχεια να αφαιρεθεί εντελώς με χειρουργική επέμβαση.
παθολογία
Τα λιποσάρκωμα μπορεί να είναι πολύ μεγάλα και βαριά, ανάλογα με τη θέση τους. Όγκοι του αρκετά κιλά Το βάρος δεν είναι ασυνήθιστο.
Σε ακραίες περιπτώσεις, μπορούν να ζυγίσουν έως και 30 κιλά.
Πρώτα λίγα λόγια για το "μακροσκοπική εικόνα«Από τον όγκο, δηλαδή πώς μοιάζει ο όγκος όταν βλέπουμε με γυμνό μάτι.
Συχνά, ο όγκος εμφανίζεται καλά ενθυλακωμένος και περιορισμένος στην αρχή, αλλά περιστασιακά βρίσκεται κοντά στον κύριο όγκο χωρίς εναποθέσεις όγκου βρέθηκαν.
Τα λιποσάρκωμα έχουν κιτρινωπό χρώμα (όπως ο ίδιος ο λιπαρός ιστός) και μια ζελατινώδης-βλεννώδης δομή.
Υπάρχουν συχνά στον ίδιο τον όγκο Νέκρωση (περιοχές νεκρών κυττάρων), Αιμορραγίες (Αιμορραγία) και Ασβεστοποιήσεις.
Η ιστολογική (μικροσκοπικός) Η εικόνα του όγκου περιγράφει τι βλέπετε όταν κόβετε τον αφαιρεθέντα όγκο σε λεπτά στρώματα και κοιτάζετε κάτω από το μικροσκόπιο.
Κατά την εξέταση των λεγόμενων τμηματικών εικόνων, διακρίνονται διάφοροι υπο-τύποι. Αυτές οι ταξινομήσεις υποτύπων χρησιμοποιούνται επίσης για την εκτίμηση μιας πρόγνωσης.
Εδώ κάποιος δείχνει τον βαθμό της διαφοροποίησης. Όσο περισσότερα διαφοροποιούνται τα κύτταρα, τόσο μεγαλύτερη είναι η διαφορά μεταξύ των εκφυλισμένων καρκινικών κυττάρων και των υγιών κυττάρων και τόσο χειρότερη είναι η πρόγνωση για την περαιτέρω πορεία.
Ο "καλά διαφοροποιημένο“ (= λίγο διαφοροποιημένο) Το λιποσάρκωμα είναι το πιο συνηθισμένο στο 40-45%.
Τα κύτταρα διαφέρουν πολύ λίγα από τον ώριμο υγιή λιπώδη ιστό.
Η διαφοροποίηση είναι μέτρια προχωρημένη. Συνώνυμα για το "καλά διαφοροποιημένο«Το λιποσάρκωμα είναι άτυπος ή λιποσωματικός όγκος άτυπο λιπόμα.
Ο "Μυξοειδή / στρογγυλά κύτταρα«Το λιποσάρκωμα είναι το δεύτερο πιο κοινό στο 30-35%. Η διαφοροποίηση είναι ήδη μέτρια έως πολύ προχωρημένη.
Ο "Πλεόμορφα«Το λιποσάρκωμα αντιπροσωπεύει το 5% των λιποσαρκωμάτων. Η διαφοροποίηση των κυττάρων είναι πολύ προχωρημένη.
Ο "Διαφοροποιημένος«Όπως υποδηλώνει το όνομα, το λιποσάρκωμα είναι επίσης πολύ διαφοροποιημένο. Αλλά αυτό συμβαίνει πολύ σπάνια.
Συμπτώματα
Τα λιποσάρκωμα παραμένουν συχνά ασυμπτωματικά για μεγάλο χρονικό διάστημα και επομένως απαρατήρητα.
Ανάλογα με την τοποθεσία, τα συμπτώματα μπορεί να διαφέρουν.
Συνήθως το πρώτο είναι αργά αναπτυσσόμενος στερεός ιστός γινεται αντιληπτο. Ανάλογα με το βάθος του λιποσάρκωμα, αυτή η αύξηση του ιστού θα παρατηρηθεί αργά ή γρήγορα.
Εάν, για παράδειγμα, ο όγκος αναπτυχθεί στο retroperitoneum, συνήθως διαγιγνώσκεται πολύ αργά, επειδή δύσκολα παρατηρείται εκεί.
Το κύριο σύμπτωμα για όγκους μετεγχειρητικά που είναι οπισθοπεριτοναϊκά είναι Κοιλιακή δυσφορία (Κοιλιακή δυσφορίακαθώς ο όγκος αρχίζει να πιέζει τα όργανα καθώς μεγαλώνει.
Το πρήξιμο των άκρων παρατηρείται συνήθως πολύ νωρίς.
Είναι ο όγκος δίπλα στο Νευρικές οδούς μπορεί να τους πιέσει καθώς μεγαλώνει και έτσι γίνεται αισθητός μέσω της τρυφερότητας.
είναι Αιμοφόρα αγγεία Σε κοντινή απόσταση μπορεί να τα συμπιέσει και να προκαλέσει προβλήματα με τη ροή του αίματος στην πληγείσα περιοχή.
Όσο μεγαλύτερος γίνεται ο όγκος, τόσο πιθανότερο είναι να οδηγήσει σε λειτουργικές διαταραχές (Εάν για παράδειγμα έχετε όγκο στο μηρό, το πόδι δεν μπορεί πλέον να λυγίσει πλήρως).
Γενικά συμπτώματα, όπως συμβαίνουν με πολλά Καρκίνοι συμβαίνει μπορεί επίσης να υπάρχει στο λιποσάρκωμα. Αυτά περιλαμβάνουν, μεταξύ άλλων Απώλεια βάρους, νυχτερινές εφιδρώσεις, κόπωση, κόπωση, ναυτία και έμετο.
Πόνος ως σύμπτωμα
Τα λιποσάρκωμα συνήθως προκαλούν πόνο μόνο όταν ο όγκος συσφίγγει τα όργανα ή τσιμπά νεύρα. Ανάλογα με τη θέση και το μέγεθος του όγκου, μπορεί να ασκήσει πίεση σε διάφορα όργανα, η οποία είναι αισθητή λόγω του πόνου στην κοιλιά.
Ο πόνος μπορεί επίσης να συμβεί όταν το λιποσάρκωμα συμπιέζει ένα νεύρο, το οποίο συχνά προκαλεί μυρμήγκιασμα και μούδιασμα στην πληγείσα περιοχή του δέρματος.
Μπορεί ένα λιποσάρκωμα να κάνει μετάσταση;
Ένα λιποσάρκωμα μπορεί να κάνει μετάσταση. Στη διαδικασία, αποσυνδέονται μικρές φωλιές καρκινικών κυττάρων, τα οποία μπορούν να εισέλθουν στην κυκλοφορία του αίματος και έτσι να εξαπλωθούν σε όλο το σώμα και να σχηματίσουν μεταστάσεις.
Τα λιποσάρκωμα μεταβάλλονται ιδιαίτερα συχνά στους πνεύμονες, αλλά μπορεί επίσης να επηρεαστούν τα οστά, το ήπαρ, το περιτόναιο, το διάφραγμα και το περικάρδιο.
Μικρές μεταστάσεις συχνά δεν μπορούν να ανιχνευθούν με CT ή MRI.
διάγνωση
Εάν παρατηρηθεί αύξηση του ιστού, μέθοδοι απεικόνισης όπως Υπολογιστική τομογραφία (CT), ο Απεικόνιση μαγνητικού συντονισμού (Μαγνητική τομογραφία), αγγειογραφία ή το Σπινθηρογραφία εφαρμοσμένος.
Πρέπει να δείξουν πόσο μεγάλο είναι ο όγκος και πώς σχετίζεται με τις γύρω δομές (Σκάφη, νεύρα, όργανα) ώστε να μπορείτε να αξιολογήσετε τις δυνατότητες κατάργησης. Επιπλέον, ελέγχεται αν έχουν ήδη σχηματιστεί μεταστάσεις σε άλλες περιοχές.
Εάν η διάγνωση πρέπει να διασφαλιστεί, είναι συνήθως μία βιοψία με επακόλουθη ιστοπαθολογική εξέταση.
Ανάλογα με το μέγεθος του πολλαπλασιασμού των ιστών, αφαιρείται μόνο μέρος του κόμβου ή ακόμη και ολόκληρο.
Μετά την αφαίρεση, αυτό κόβεται σε λεπτά στρώματα, τα οποία στη συνέχεια εξετάζονται από έναν έμπειρο παθολόγο κάτω από το μικροσκόπιο.
Εκτός από την ιστολογική εξέταση, πραγματοποιείται ανοσοϊστοχημική εξέταση, η οποία βοηθά στη διάκριση του υποτιθέμενου λιποσάρκωμα από άλλα σαρκώματα.
Χρησιμοποιούνται διαφορετικές τεχνικές βαφής. Εκφράστε καλά διαφοροποιημένα λιποσάρκωμα Vimentin και S-100. Εάν εκφράζεται μόνο η βιμετίνη, αυτό είναι ένα σημάδι ενός κακώς διαφοροποιημένου όγκου.
Διαγνωστικά με υπερήχους
Χρησιμοποιώντας υπερηχογράφημα από την κοιλιά, ο γιατρός μπορεί να αξιολογήσει εάν έχει σχηματιστεί ένα λιποσάρκωμα και αν έχουν αναπτυχθεί μεταστάσεις. Οι μεταστάσεις επηρεάζουν κυρίως τους πνεύμονες, αλλά μπορούν επίσης να εμφανιστούν στο ήπαρ, το διάφραγμα, το περιτόναιο ή το περικάρδιο.
Τα λιποσάρκωμα μπορούν εύκολα να οπτικοποιηθούν και να διαγνωστούν με υπερηχογράφημα, αλλά ακριβέστερες πληροφορίες σχετικά με την κακοήθεια παρέχονται μόνο με ιστολογική εξέταση από τον παθολόγο.
Διαγνωστικά με μαγνητική τομογραφία
Πριν από τη λήψη δείγματος ιστού (βιοψία) για την ιστολογική εξέταση του όγκου, πρέπει να γίνει μαγνητική τομογραφία. Η τομογραφία μαγνητικού συντονισμού (MRT) είναι μια μέθοδος απεικόνισης υψηλής ανάλυσης που χρησιμοποιείται για την ακριβή αξιολόγηση της εξάπλωσης του όγκου.
Μπορεί επίσης να προσδιοριστεί εάν τα αιμοφόρα αγγεία έχουν ήδη μολυνθεί. Ωστόσο, μια οριστική διάγνωση μπορεί να γίνει μόνο με εξέταση βιοψίας.
θεραπεία
Εάν το επιτρέπει ο εντοπισμός του όγκου, είναι πιο λογικό να αφαιρεθεί πλήρως η χειρουργική επέμβαση. Αυτή είναι επίσης η καλύτερη πρόληψη κατά της υποτροπής (= Επανάληψη) του όγκου.
Ένα επαρκές περιθώριο ασφαλείας πρέπει να παρέχεται εδώ έτσι ώστε τα καρκινικά κύτταρα να μην μεταφέρονται σε άλλους ιστούς κατά τη διάρκεια της επέμβασης και να μπορούν να συνεχίσουν να αναπτύσσονται εκεί.
Εάν η αφαίρεση δεν είναι δυνατή επειδή έχει ήδη διεισδύσει σε άλλες περιοχές (μέσα έχει εξελιχθεί σε αυτόή η διαφοροποίηση του λιποσάρκωμα είναι πολύ προχωρημένη, α ακτινοθεραπεία να εκτελεστεί.
Ακόμα κι αν το λιποσάρκωμα θεωρείται ως το πιο ευαίσθητο στην ακτινοβολία σάρκωμα, επιστημονικές μελέτες δεν έχουν βρει ακόμη αύξηση του χρόνου επιβίωσης με θεραπεία ακτινοβολίας. Εάν έχουν ήδη σχηματιστεί μεταστάσεις, υπάρχει μεγάλη πιθανότητα να το κάνει αυτό χημειοθεραπεία ακολουθήστε, αλλά αυτή τη στιγμή βρίσκεται ακόμη σε έρευνα.
πρόβλεψη
Κατ 'αρχήν, το λιποσάρκωμα είναι ιάσιμο.
Ωστόσο, οι πιθανότητες ανάκαμψης εξαρτώνται από το μέγεθος και την κατάσταση των κυττάρων (δείτε την παθολογία) του όγκου. Ένας άλλος σημαντικός προγνωστικός παράγοντας είναι εάν έχουν ήδη σχηματιστεί μεταστάσεις. Στο "καλά διαφοροποιημένο«Για το λιποσάρκωμα, η πρόγνωση είναι συνήθως πολύ καλή.
Το 5ετές ποσοστό επιβίωσης είναι 88-100%. Αυτό σημαίνει ότι μετά από 5 χρόνια, το 88-100% των ασθενών είναι ακόμα ζωντανοί.
Η καλή πρόγνωση προέρχεται επίσης από το γεγονός ότι αυτή η μορφή σπάνια μεταστάσεις μορφή. Στο "Μυξοειδή / στρογγυλά κύτταρα«Το λιποσάρκωμα έχει χειρότερη πρόγνωση. Το 5ετές ποσοστό επιβίωσης είναι μόνο περίπου 50%.
Ο "Πλεόμορφα«Το λιποσάρκωμα έχει τη χειρότερη πρόγνωση. Το 5ετές ποσοστό επιβίωσης είναι μόνο 20%. Το λιγότερο κοινό "Διαφοροποιημένος«Λιποσάρκωμα.
Τα λιποσάρκωμα έχουν υψηλό ποσοστό υποτροπής (Ποσοστό υποτροπήςπερίπου 50%.
Πιθανότητες ανάκαμψης
Στην περίπτωση του λιποσάρκωμα, ο όγκος χωρίζεται σε ένα συγκεκριμένο στάδιο όγκου, βάσει του οποίου πραγματοποιείται περαιτέρω θεραπεία. Ένας αποφασιστικός παράγοντας για τη θεραπεία είναι εάν ο όγκος βρίσκεται μόνο σε ένα μέρος ή αν οι μεταστάσεις έχουν ήδη σχηματιστεί και διανεμηθεί στο σώμα με τη μορφή θυγατρικών όγκων.
Στο 50% των περιπτώσεων, ένα λιποσάρκωμα μπορεί να αφαιρεθεί πλήρως χειρουργικά. Η πλήρης απομάκρυνση είναι σημαντική και έχει τεράστιο αντίκτυπο στην επούλωση, καθώς οι όγκοι που αφαιρούνται ατελή αναπτύσσονται γρήγορα και προκαλούν υποτροπή. Γενικά, παρατηρείται υψηλό ποσοστό υποτροπής 50% με λιποσάρκωμα και 15-20% των ασθενών αναπτύσσουν μεταστάσεις, οι οποίες επηρεάζουν κυρίως τους πνεύμονες, σε σπάνιες περιπτώσεις οστά ή το ήπαρ.
Εάν η επέμβαση καταφέρει να απομακρύνει εντελώς χειρουργικά τόσο τον πρωτογενή όγκο όσο και τυχόν υπάρχουσες μεταστάσεις, ο ασθενής μπορεί να παραμείνει χωρίς όγκο μακροπρόθεσμα. Η έγκαιρη θεραπεία είναι πολλά υποσχόμενη και μπορεί επίσης να οδηγήσει σε επούλωση.
Κατ 'αρχήν, το λιποσάρκωμα είναι ιάσιμο, αλλά οι πιθανότητες ανάρρωσης εξαρτώνται από την πορεία της ατομικής νόσου του ασθενούς. Το μέγεθος και ο βαθμός διαφοροποίησης του όγκου παίζουν σημαντικό ρόλο.
Ο βαθμός διαφοροποίησης προσδιορίζεται μικροσκοπικά χρησιμοποιώντας δείγματα ιστών και περιγράφει πόσο έχουν αλλάξει τα κύτταρα σε σύγκριση με υγιή λιπώδη ιστό. Το ποσοστό επιβίωσης συνδέεται στενά με τον βαθμό διαφοροποίησης. Σε καλά διαφοροποιημένους όγκους, το 75% των ασθενών δεν υποτροπιάστηκαν πέντε χρόνια μετά την αρχική διάγνωση. Με μέτρια διαφοροποιημένους όγκους είναι μόνο 50% και με κακώς διαφοροποιημένους όγκους 25%.
Διαφορικές διαγνώσεις
Πριν από τη διάγνωση "Λιποσάρκωμα«Τελικά έγινε, πρέπει να εξεταστούν και άλλες διαγνώσεις ή αυτές πρέπει να αποκλειστούν.
Οι διαφορικές διαγνώσεις περιλαμβάνουν, μεταξύ άλλων κυτταρικά αγγειοϊώματα, ινώδεις όγκοι, κακοήθη σβανώματα, Ραβδομυοσάρκωμα, Λιομυοσάρκωμα, και ινώδη ιστιοκύτταρα.
Δεδομένου ότι το ίδιο το λιποσάρκωμα είναι τόσο σπάνιο, η αλλαγή ιστού μπορεί επίσης να είναι μια μετάσταση από έναν άλλο όγκο.






.jpg)