Ηπατίτιδα Δ

Συνώνυμα με την ευρύτερη έννοια
Φλεγμονή του ήπατος, παρεγχυματική φλεγμονή του ήπατος, ιογενής ηπατίτιδα, αυτοάνοση ηπατίτιδα, τοξική ηπατίτιδα
ορισμός
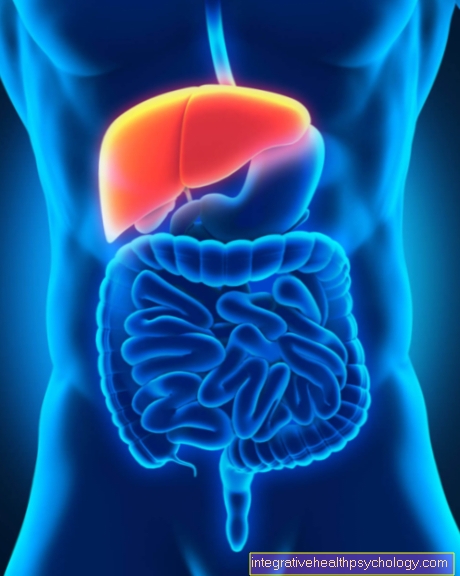
Η ηπατίτιδα D είναι μια φλεγμονή του ήπατος που προκαλείται από τον ιό της ηπατίτιδας D (επίσης: ιός δέλτα ηπατίτιδας, HDV, πρώην παράγοντας δέλτα). Ωστόσο, αυτό είναι εφικτό μόνο εάν μια λοίμωξη με τον ιό της ηπατίτιδας Β έλαβε χώρα είτε ταυτόχρονα είτε πριν. 5% των ασθενών που είναι μόνιμα μολυσμένοι με ηπατίτιδα Β είναι συν-μολυσμένοι με τον ιό της ηπατίτιδας D.
Ο ιός της ηπατίτιδας D
Ο ιός της ηπατίτιδας D (HDV) είναι ένας πολύ σπάνιος τύπος ιού. Είναι ένας ατελής ("γυμνός") ιός, τον οποίο έχετε επίσης Ιοειδές λέγεται. Η ιδιαιτερότητα είναι η έλλειψη του περιβλήματος του ιού, το οποίο, ωστόσο, απαιτείται να αγκυροβοληθεί σε ξένα κύτταρα και να εισαχθεί το γενετικό υλικό του ιού στο κύτταρο ξενιστή. Ως εκ τούτου, ο HDV χρησιμοποιεί τον ιό της ηπατίτιδας Β (HBV) ως βοηθητικό. Έτσι, ο ιός της ηπατίτιδας D μπορεί να πολλαπλασιαστεί μόνο παρουσία του ιού της ηπατίτιδας Β. Συνδέεται με πρωτεΐνες στον φάκελο του HBV ότι HBsAg και χρησιμοποιεί την ίδια οδό μόλυνσης με τον ιό της ηπατίτιδας Β.
Εάν ο HDV έχει εγχύσει το γενετικό του υλικό (RNA = ριβονουκλεϊκό οξύ) στο κύτταρο ξενιστή, αυτό το κύτταρο δημιουργεί το ξένο RNA στο δικό του μεταβολισμό και τώρα παράγει τις πρωτεΐνες του ιού. Μόλις σχηματιστούν τα μεμονωμένα συστατικά του ιού, συγκεντρώνονται και ο νέος ιός φεύγει από το κύτταρο, το οποίο καταστρέφεται. Έτσι πολλαπλασιάζεται το HDV, που δεν έχει τον δικό του μεταβολισμό.
Υπάρχουν 3 διαφορετικοί γονότυποι HDV, δηλαδή 3 διαφορετικοί τύποι RNA.
- Ο γονότυπος Ι βρίσκεται στον δυτικό κόσμο, την Ταϊβάν και τον Λίβανο.
- Ο γονότυπος II είναι κοινός στην Ανατολική Ασία και
- Γονότυπος III στη Νότια Αμερική.
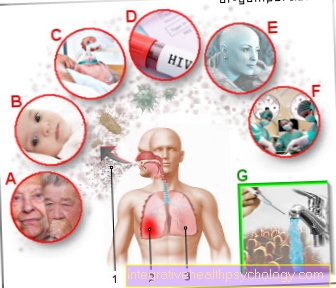
Σε ορισμένες περιοχές του κόσμου, όπως η περιοχή της Μεσογείου, η Ρουμανία, η Μέση Ανατολή, η Αφρική ή η περιοχή του Αμαζονίου, τα λεγόμενα ενδημικά της ηπατίτιδας D εμφανίζονται κατά καιρούς. Ενδημικό είναι η συνεχής συσσώρευση μιας νόσου σε μια συγκεκριμένη περιοχή. Η σποραδική ηπατίτιδα D μπορεί να βρεθεί σε όλες τις ηπείρους, ειδικά εντός των ομάδων κινδύνου ηπατίτιδας Β, όπως οι τοξικομανείς (ενδοφλέβια φάρμακα), οι τουρίστες του σεξ, οι ετεροφυλόφιλοι και οι ομοφυλόφιλοι με συχνά μεταβαλλόμενες Σεξουαλικοί σύντροφοι, αποδέκτες αποθέματος αίματος, ασθενείς με αιμοκάθαρση, ιατρικό προσωπικό κ.λπ.
Μετάδοση και συμπτώματα
Ο ιός της ηπατίτιδας D μεταδίδεται κυρίως παρεντερικά (μέσω αίματος και σωματικών υγρών), σεξουαλικά ή περιγεννητικά (όταν ένα παιδί γεννιέται από μια μολυσμένη μητέρα).
Η περίοδος επώασης (χρόνος από τη στιγμή της μόλυνσης έως την έναρξη της νόσου) είναι 3-7 εβδομάδες για HDV.
Τα συμπτώματα αντιστοιχούν σε αυτά της ηπατίτιδας Α:
Στο λεγόμενο προδρομικό στάδιο, το οποίο διαρκεί 2-7 ημέρες, εμφανίζονται συμπτώματα που μοιάζουν με γρίπη, όπως αυξημένη θερμοκρασία και κόπωση, καθώς και ναυτία, απώλεια όρεξης, ευαισθησία στην άνω άνω κοιλιά και πιθανώς διάρροια. Άλλα συμπτώματα είναι οξύ εξάνθημα και πόνος στις αρθρώσεις, αλλά αυτά δεν συμβαίνουν πάντα.
Στο δεύτερο στάδιο (4-8 εβδομάδες) ο ιός εγκαθίσταται στο ήπαρ. Οι ενήλικες έχουν τώρα ίκτερο (Ικτερός). Εκτός από τον αποχρωματισμό του λευκού δέρματος στο μάτι, καθώς και σε ολόκληρη την επιφάνεια του σώματος, αυτή η ηπατική εκδήλωση εκδηλώνεται σε σκούρο χρώμα των ούρων με ταυτόχρονο αποχρωματισμό του κόπρανα. Το συκώτι τώρα διευρύνεται σημαντικά και είναι επώδυνο. Σε περίπου 10-20% των περιπτώσεων μπορεί να βρεθεί διόγκωση του σπλήνα και του λεμφαδένα σε αυτό το στάδιο.
Διάγνωση
Αφενός, ο ιός της ηπατίτιδας D μπορεί να μεταδοθεί ταυτόχρονα με τον ιό της ηπατίτιδας Β (ταυτόχρονη λοίμωξη). Από την άλλη πλευρά, ένας ασθενής με υπάρχουσα ηπατίτιδα Β μπορεί να μολυνθεί από τον ιό HD (υπερμόλυνση). Ανάλογα με το ποια λοίμωξη υπάρχει, είναι πιθανά διαφορετικά εργαστηριακά στοιχεία.
Σε κάθε περίπτωση, θα πρέπει να πραγματοποιείται εργαστηριακή εξέταση αίματος. Η ανίχνευση αντιγόνου ειδικού για ηπατίτιδα D είναι συχνά καλύτερη δυνατή με υπερμόλυνση παρά με ταυτόχρονη λοίμωξη.
Επιπλέον, το αντιγόνο είναι συνήθως ανιχνεύσιμο μόνο εντός της πρώτης έως της δεύτερης εβδομάδας από την οξεία μόλυνση.
Εάν το αντιγόνο της ηπατίτιδας D είναι ήδη αρνητικό, το αντίσωμα αντι-Ηϋν IgM μπορεί να ανιχνευθεί στο τελευταίο οξύ στάδιο της μόλυνσης. Εάν υπάρχει μόνιμη (χρόνια) λοίμωξη, μπορεί επίσης να επιμείνει (να είναι μόνιμα ανιχνεύσιμη).
Το IgM αντίσωμα είναι το αντίσωμα που δρα λιγότερο συγκεκριμένα έναντι του ιού και είναι το πρώτο που σχηματίζεται όταν εμφανίζεται μια μόλυνση.
Το αντι-HDV IgG μπορεί να ανιχνευθεί ως ένα επιπλέον αντίσωμα στη μεταγενέστερη πορεία. Τα αντισώματα IgG είναι πιο συγκεκριμένα έναντι του ιού. Σε περίπτωση ταυτόχρονης λοίμωξης, μπορεί να ανιχνευθεί στο αίμα περίπου 4-6 μήνες μετά την έναρξη της νόσου. Στην περίπτωση υπερμόλυνσης, τα αντισώματα αντι-HDV IgG μπορούν να εξεταστούν θετικά στο αίμα μόλις 4 εβδομάδες μετά την έναρξη της νόσου. Εάν το τεστ για αντιγόνο ή αντίσωμα είναι αβέβαιο, αλλά υπάρχει υποψία μόλυνσης από ηπατίτιδα D, μπορεί να χρησιμοποιηθεί η ανίχνευση του HDV-RNA μέσω PCR (αλυσιδωτή αντίδραση πολυμεράσης). Το RNA είναι το γενετικό υλικό του ιού της ηπατίτιδας D.
Επιπλέον, το αίμα πρέπει να ελέγχεται για αντιγόνα και αντισώματα του ιού της ηπατίτιδας Β.
περίοδος επώασης
Η περίοδος επώασης είναι η περίοδος μεταξύ μόλυνσης με τον ιό και της πρώτης εμφάνισης κλινικών συμπτωμάτων. Η περίοδος επώασης για ηπατίτιδα D μπορεί να κυμαίνεται μεταξύ 4-12 εβδομάδων, δηλαδή έως 4 μήνες. Εάν πρόκειται για υπερμόλυνση - λοίμωξη από ηπατίτιδα D με υπάρχουσα ηπατίτιδα Β - ο χρόνος έναρξης της νόσου είναι συνήθως μικρότερος από ότι με ταυτόχρονη λοίμωξη.
Μάθημα και Θεραπεία
Για την πορεία της ηπατίτιδας D, είναι σημαντικό εάν ο ασθενής μολύνθηκε με τον ιό της ηπατίτιδας Β και τον ιό της ηπατίτιδας D ταυτόχρονα (ταυτόχρονη λοίμωξη) ή πρώτα με HBV και αργότερα με HDV (υπερμόλυνση).
Η υπερμόλυνση είναι πολύ πιο συχνή και έχει πολύ χειρότερη πρόγνωση. Το λεγομενο "δεύτερο χτύπημα«Μια δεύτερη σοβαρή ηπατική νόσο στη σειρά καταστρέφει συχνά το ήπαρ τόσο σοβαρά που οδηγεί σε χρόνια ηπατίτιδα. Εδώ η οξεία ηπατική φλεγμονή δεν επουλώνεται ακόμη και μετά από 6 μήνες και συχνά οδηγεί σε κίρρωση του ήπατος (αναδιαμόρφωση συνδετικού ιστού του λειτουργικού ηπατικού ιστού) ή σε ηπατοκυτταρικό καρκίνωμα (HCC, δηλαδή καρκίνο του ήπατος).
Το 90% όλων των επιμολύνσεων οδηγούν σε χρόνια εκδήλωση. Η χρόνια ηπατίτιδα HBV / HDV είναι 3 φορές πιο πιθανό να προκαλέσει θάνατο από την χρόνια ηπατίτιδα HBV μόνο.
Μια ταυτόχρονη λοίμωξη με HBV και HDV οδηγεί σε σοβαρή οξεία ηπατίτιδα, αλλά το 95% της όλης ηπατίτιδας που προκαλείται από τον HDV επουλώνεται πλήρως.
Προς το παρόν δεν υπάρχει αποτελεσματική θεραπεία κατά του HDV. Οι θεραπείες με άλφα ιντερφερόνη είναι επιτυχημένες μόνο στις πιο σπάνιες περιπτώσεις και οδηγούν σε μείωση του αριθμού των ιών, η οποία, ωστόσο, συνήθως αυξάνεται ξανά μετά το τέλος της θεραπείας. Εάν η μόλυνση από ηπατίτιδα Β είναι επίσης άξια θεραπείας, αυτό μπορεί να γίνει με τα λεγόμενα ανάλογα νουκλεοσιδίων, τα οποία, ωστόσο, είναι αναποτελεσματικά έναντι του HDV.
Μπορεί να χορηγηθεί φάρμακο για το ήπαρ για τη θεραπεία τυπικών συμπτωμάτων ηπατίτιδας όπως ναυτία, πόνος στο άνω κοιλιακό μέρος, έμετος και διάρροια. Επιπλέον, ο ασθενής πρέπει να διατηρεί αυστηρή ανάπαυση στο κρεβάτι και να αποφεύγει το αλκοόλ και άλλες ουσίες που είναι επιβλαβείς για το συκώτι.
Η τελευταία επιλογή σε περίπτωση σοβαρής ηπατικής βλάβης είναι η μεταμόσχευση ενός υγιούς οργάνου.
εμβολιασμός
Δεν είναι δυνατός ο άμεσος εμβολιασμός κατά της ηπατίτιδας D. Ωστόσο, υπάρχει εμβολιασμός για την ηπατίτιδα Β, ο οποίος προστατεύει επίσης από τον ιό της ηπατίτιδας D, καθώς μπορεί να πολλαπλασιαστεί μόνο με την παρουσία του ιού της ηπατίτιδας Β. Συνιστάται ο εμβολιασμός κατά της ηπατίτιδας Β. Ο εμβολιασμός πραγματοποιείται γενικά στον 2ο, 4ο και 12ο μήνα της ζωής.
Εάν ο εμβολιασμός δεν χορηγήθηκε κατά την παιδική ηλικία, 3 εμβολιασμοί πρέπει επίσης να δοθούν αργότερα.
Κατά κανόνα, ο αναμνηστικός εμβολιασμός δεν είναι πλέον απαραίτητος. Το αναμνηστικό συνιστάται μόνο εάν υπάρχει υψηλός κίνδυνος μόλυνσης. Αυτό συμβαίνει εάν, για παράδειγμα, ο σύντροφος έχει μολυνθεί με ηπατίτιδα Β, εάν έρχεστε σε συχνή επαφή με άτομα που έχουν προσβληθεί από ηπατίτιδα Β (για παράδειγμα σε νοσοκομείο) ή εάν υπάρχει ανοσοανεπάρκεια. Σε αυτές τις περιπτώσεις, θα πρέπει να ανανεώνεται κάθε 10 χρόνια.