Θεραπεία περιφερικής αρτηριακής αποφρακτικής νόσου (PAD)
Πώς αντιμετωπίζεται η περιφερική αρτηριακή αποφρακτική ασθένεια;
Η θεραπεία εξαρτάται από το στάδιο της περιφερικής αρτηριακής νόσου. Στο γήπεδο ΕΓΩ. και ΙΙ είναι ο στόχος που Απόσταση περπατήματος προς το βελτιώσει και έτσι να μειώσει την ταλαιπωρία του ασθενούς. Από την άλλη πλευρά, στα στάδια III και IV, το προσβεβλημένο άκρο (συνήθως το Πιο χαμηλα) προς το λαμβάνω.
Κάποιος διακρίνει ένα αιτιώδης συνάφεια και ένα συμπτωματικός Θεραπεία αποφρακτικής περιφερικής αρτηρίας:
- Η αιτιώδης θεραπεία στοχεύει στην εξάλειψη των παραγόντων κινδύνου προκειμένου να εξαλειφθεί η βάση της νόσου, δηλαδή να αποφευχθεί η πρόοδος της αρτηριοσκλήρωσης.
- Η συμπτωματική θεραπεία, από την άλλη πλευρά, στοχεύει στην ανακούφιση των συμπτωμάτων και στην εξάλειψη των αλλαγών που προκαλούνται από την αρτηριοσκλήρωση.
Θεραπεία κατάλληλη για το στάδιο της PAD
- Εργοθεραπεία (Εκπαίδευση με τα πόδια): Στάδιο Ι-ΙΙ
- Φαρμακευτική θεραπεία: στάδιο II-IV
- Επαναπροσδιορισμός (άνοιγμα των αγγείων): Στάδιο II-IV
- Λοίμωξη και θεραπεία τραυμάτων: Στάδιο IV
- ακρωτηριασμός: Στάδιο IV
Κατ 'αρχήν, το υπάρχον Εξαλείφθηκαν οι παράγοντες κινδύνου γίνομαι. Αυτό περιλαμβάνει την εγκατάλειψη του Κάπνισμα, βέλτιστο Σακχαρώδης διαβήτης - Θεραπεία, θεραπεία α Υψηλή πίεση του αίματος (Υπέρταση), καθώς και θεραπεία διαταραχής μεταβολισμού λιπιδίων (αιτιώδης θεραπεία).
Για αυτό πρέπει να είναι σε υγιή θρέψη Να προσέχετε, καθώς και να κάνετε τακτική άσκηση.
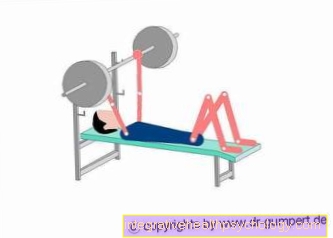
Στο γήπεδο ΕΓΩ. και ΙΙ περιφερική αρτηριακή νόσο, καθημερινή άσκηση περπατήματος (Εργοθεραπεία) συμβούν. Ο στόχος είναι να ενισχυθούν τα κυκλώματα παράκαμψης (εξασφαλίσεις) και έτσι να επιτευχθεί επαρκής παροχή αίματος και οξυγόνου στον ιστό. Για αυτό, οι ασθενείς πρέπει να λαμβάνουν περίπου καθημερινά 1 – 1 ½ Ώρες περπατήματος σε διαστήματα. Αυτό σημαίνει ότι εάν εμφανιστεί πόνος, σταματάτε και αν υποχωρήσει, συνεχίζετε την προπόνηση. Διατίθενται επίσης ομάδες πεζοπορίας ή PAOD. Κατά τη διάρκεια αυτής της προπόνησης, η απόσταση με τα πόδια χωρίς πόνο θα πρέπει να αυξηθεί.
Η εργασιακή θεραπεία δεν πρέπει να πραγματοποιείται όταν η παροχή αίματος είναι Στάδιο II είναι ήδη πολύ περιορισμένη, καθώς και στα στάδια III και IV, καθώς το υψηλό επίπεδο έκθεσης ενέχει τον κίνδυνο κρίσιμης ανεπάρκειας οξυγόνου με βλάβη στους ιστούς.
Αθλητισμός και ΠΑΟΔ
Γενικά, τα αθλήματα άσκησης και αντοχής συνιστώνται για ασθενείς με PAD, πάντα εντός του πεδίου των δυνατοτήτων και σε συνεννόηση με τον θεράποντα ιατρό (π.χ. πεζοπορία με μπατόν).
Αυτό μπορεί να μειώσει τη χοληστερόλη LDL (την «κακή» χοληστερόλη) και να επηρεάσει θετικά άλλες κυκλοφορικές παραμέτρους όπως η αρτηριακή πίεση, η καρδιακή έξοδος και ο παλμός.
Επειδή πολλοί ασθενείς έχουν επίσης αλλαγές στις στεφανιαίες αρτηρίες (Στεφανιαία) ως μέρος ενός KHK (Στεφανιαία νόσος), οι επιπλοκές μπορούν να προληφθούν.
Τοπική δράση
Επιπλέον, πρέπει τοπική δράση λαμβάνονται για την πρόληψη τραυματισμού και τη βελτίωση της επούλωσης των πληγών. Αυτό περιλαμβάνει προσεκτική Περιποίηση ποδιών (π.χ. τακτική εφαρμογή λοσιόν για τραχύ δέρμα, πεντικιούρ και φορώντας άνετα παπούτσια). Περαιτέρω μέτρα μπορούν να ληφθούν ειδικότερα στα στάδια III και IV. Έτσι βοηθάει Κάτω πόδιαγια τη βελτίωση της κυκλοφορίας του αίματος, και οι επίδεσμοι βαμβακιού μπορούν να αποτρέψουν βλάβη στην πίεση.
Σημείωση: εφαρμογή θερμότητας
Από την άλλη πλευρά, θα πρέπει να αποφεύγονται οι εφαρμογές θερμότητας, καθώς απαιτείται περισσότερο οξυγόνο. Αυτό μπορεί να καταστρέψει το ύφασμα!
Εάν έχει ήδη συμβεί βλάβη ιστού οποιουδήποτε είδους, φυσικά υποδεικνύεται και η θεραπεία αυτού. Ωστόσο, αυτό θα πραγματοποιηθεί από τους γιατρούς / νοσηλευτικό προσωπικό και εξαρτάται ατομικά από τη ζημία που υπάρχει.
Ιατρική θεραπεία
Επίσης ένα ευρύ ιατρικός Η θεραπεία είναι δυνατή:
- Έτσι, φάρμακα που επιδεινώνουν την κυκλοφορία του αίματος πρέπει παραλείφθηκε γίνομαι. Αυτά περιλαμβάνουν π.χ. - Μπλοκέρ (Β-αποκλειστές).
- Σε κάθε ασθενή, είναι λογικό να αναστέλλεται η συσσώρευση αιμοπεταλίων («αραίωση αίματος» · στην πραγματικότητα, ωστόσο, το αίμα δεν αραιώνεται, αλλά δυσκολεύει μόνο τα αιμοπετάλια (θρομβοκύτταρα) να κολλήσουν μεταξύ τους). Αυτό γίνεται χρησιμοποιώντας ΟΠΩΣ ΚΑΙASS 100S (ασπιρίνη). Συνιστώνται δόσεις των 100mg / d - 300mg / d. Εάν εμφανιστούν ανεπιθύμητες ενέργειες ή είναι γνωστή μια δυσανεξία, είναι δυνατή η μετάβαση σε κλοπιδογρέλη (75mg / d). Πιο πρόσφατες μελέτες (μελέτη CAPRIE) δείχνουν ακόμη και ότι η κλοπιδογρέλη είναι πιο αποτελεσματική από την ASA σε περιφερική αρτηριακή αποφρακτική νόσο (PAD).
- Η αντιπηκτική (αντιπηκτική) του Marcumar, ωστόσο, θα πρέπει να πραγματοποιηθεί μόνο εάν υπάρχουν άλλοι λόγοι. Αυτό μπορεί να είναι απαραίτητο εάν υπήρχε αρτηριακή εμβολή (αγγειακή απόφραξη) ή στην περίπτωση ειδικών τύπων αρτηριακής απόφραξης.
- Εάν η αποκατάσταση της διαμέτρου του αγγείου χρησιμοποιώντας μέτρα καθετήρα (βλέπε παρακάτω) δεν ήταν επιτυχής, το στάδιο III και IV Προστανοειδή χορηγείται. Ωστόσο, αυτά χορηγούνται ενδοφλεβίως παρά σε μορφή δισκίου, δηλαδή. ενίεται απευθείας στη φλέβα.
Ακόμα κι αν έχει προγραμματιστεί μια επέμβαση, ο χρόνος μπορεί να γεφυρωθεί με προστανοειδή μέχρι τότε.
Φυσικά, η διαταραχή του κυκλοφορικού μπορεί επίσης να αντιμετωπιστεί με ομοιοπαθητικά φάρμακα. Διαβάστε παρακάτω: Ομοιοπαθητική για κυκλοφορικές διαταραχές.
Πληροφορίες: προστανοειδή
Τα φάρμακα που χρησιμοποιούνται σήμερα ονομάζονται αλοπροσταδίλη (Prostavasin®, προσταγλανδίνη Ε1) και ιλοπρόστη (Ilomedin®, παράγωγο προστακυκλίνης). Αυτά τα φάρμακα παρέχουν (προσωρινή) βελτίωση της ροής του αίματος με τη διεύρυνση των αιμοφόρων αγγείων. Αυτό επιτρέπει στο αίμα να ξεπεράσει καλύτερα τη συστολή και μια καλύτερη παροχή μέσω κυκλωμάτων παράκαμψης (εξασφαλίσεις) είναι δυνατή. Έχουν επίσης άλλα αποτελέσματα, π.χ. Η κόλληση των αιμοπεταλίων αναστέλλεται (αναστολή συσσώρευσης θρομβοκυττάρων) και η μεταβολική κατάσταση στην υποεξυπηρετούμενη (ισχαιμική) περιοχή βελτιώνεται μέσω διαφόρων επιδράσεων.
- Η βελτίωση της κυκλοφορίας του αίματος με τη διεύρυνση των αιμοφόρων αγγείων είναι επίσης μία από τις αρχές λειτουργίας ενός άλλου φαρμάκου, η σιλοσταζόλη (Pental®, ο λεγόμενος αναστολέας PDE-3 (αναστολέας φωσφοδιεστεράσης-3)). Μέχρι στιγμής, ωστόσο, δεν υπάρχουν διαθέσιμα μακροπρόθεσμα δεδομένα. Οι αμερικανικές εξειδικευμένες εταιρείες προτείνουν αυτά τα φάρμακα, οι γερμανικές οδηγίες αναθεωρούνται επί του παρόντος.
- Μια άλλη διαδικασία που είναι γνωστή ως ισομολική αιμοαραίωση, αραίωση αίματος, λέγεται ότι βελτιώνει την κυκλοφορία του αίματος. Ωστόσο, αυτό ενδείκνυται μόνο σε ειδικές περιπτώσεις όταν υπάρχει υπερβολικός αριθμός ερυθρών αιμοπεταλίων (ερυθροκύτταρα) (πολυγλοβίδια). Σε αυτή τη διαδικασία, λαμβάνονται 500 ml αίματος και, ταυτόχρονα, 500 ml υγρού τροφοδοτούνται μέσω έγχυσης (συνήθως επιτραπέζιο αλάτι, NaCl). Αυτό μειώνει το ιξώδες του αίματος. Υποδεικνύεται από την τιμή του αιματοκρίτη (Hkt), η οποία δείχνει τον αριθμό των συστατικών του στερεού αίματος σε%. Αυτή η αραίωση θα πρέπει να επιτύχει Hkt 35-40%. Λόγω των σπάνιων καταστάσεων στις οποίες χρησιμοποιείται αυτή η θεραπεία, δεν υπάρχουν ακόμη μελέτες για την αποτελεσματικότητά της.
- Σε πιο προχωρημένες περιπτώσεις, μπορούν επίσης να χρησιμοποιηθούν επιλογές θεραπείας από θεραπεία καρδιακής ανεπάρκειας (δείτε θέμα καρδιακής ανεπάρκειας).
Ελάχιστα επεμβατικές διαδικασίες
Η άμεση αντιμετώπιση των περιορισμών των αρτηριών είναι επεμβατικά μέτρα δυνατόν. Αυτά χωρίζονται σε διαδικασίες καθετήρα και χειρουργικές επεμβάσεις. Είναι δυνατές διαφορετικές προσεγγίσεις, ανάλογα με το βαθμό και το μήκος της συστολής:
Οι διαδικασίες καθετήρα χρησιμοποιούνται από το στάδιο IIb. Στις διάφορες διαδικασίες, ένας καθετήρας προχωρά σχεδόν πάντα από τη βουβωνική χώρα στο στενό αγγείο. Το δοχείο γίνεται ορατό με τη χορήγηση μέσου αντίθεσης και στη συνέχεια χρησιμοποιούνται διάφορες μέθοδοι:
- Στην τυπική διαδικασία PTA (διαδερμική μεταφυσική αγγειοπλαστική), ένα λεγόμενο καλώδιο οδηγού προωθείται μέσω της αρτηρίας στη συστολή. Στη συνέχεια, ένας φουσκωτός καθετήρας μπαλονιού ωθείται στη συστολή πάνω από αυτό το καλώδιο οδήγησης και διογκώνεται εκεί. Αυτό προκαλεί τη διεύρυνση του αγγείου και χρησιμοποιείται ένα στεντ για να αποφευχθεί περαιτέρω στένωση σε αυτό το σημείο (εμφύτευση στεντ). Ωστόσο, αυτή η μέθοδος είναι κατάλληλη μόνο για περιορισμούς μικρού εύρους ή κλείσιμο έως 10 εκατοστά. Ένα PTA δεν είναι επίσης κατάλληλο εάν η ασβεστοποίηση είναι υπερβολική.
- Ειδικές διαδικασίες είναι διαθέσιμες για μεγαλύτερα στενά περάσματα. Με λέιζερ, περιστροφική ή υπερηχητική αγγειοπλαστική, οι ασβεστοποιήσεις των αρτηριακών τοιχωμάτων αφαιρούνται χρησιμοποιώντας λέιζερ, κεφαλή τρυπανιού ή υπερήχους.
- Περαιτέρω συνδυασμοί χορήγησης φαρμάκου για τη διάλυση απόφραξης, αναρρόφησης και PTA είναι δυνατοί.
χειρουργική επέμβαση
Τα χειρουργικά μέτρα εξαρτώνται από το στάδιο του PAD και τον βαθμό και το μήκος της στένωσης:
- Εάν υπάρχουν αγγειακές συσπάσεις στις μεγάλες αρτηρίες της πυέλου και του μηριαίου οστού (λαγόνια και μηριαία αρτηρία), μπορεί να γίνει προσπάθεια αποφλοίωσης των αγγείων. Αυτό ονομάζεται αποβιβασμός ή θρομβενταρτερεκτομή (ΤΕΑ). Π.χ. Με τη βοήθεια ενός λεγόμενου δακτυλίου απογύμνωσης, αποκόβονται η ασβεστοποίηση και το εσωτερικό τμήμα του τοιχώματος του αγγείου (το εσωτερικό).
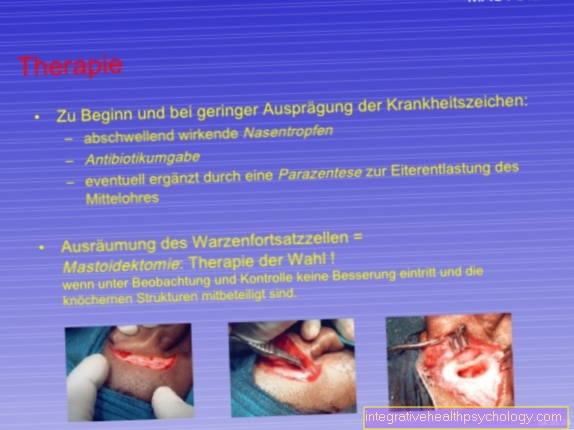
- Στα στάδια III και IV, μπορεί να είναι απαραίτητο να γεφυρωθούν τα σκάφη (παράκαμψη). Υπάρχουν πολλές δυνατότητες. Στην περίπτωση απόφραξης στο άνω ή κάτω μέρος του ποδιού, η «μεγάλη φλέβα τριαντάφυλλου», μεγάλη σαφενική φλέβα, αφαιρείται συνήθως για να αντικαταστήσει. Είναι μια από τις επιφανειακές φλέβες και τρέχει από το πόδι μπροστά από τον εσωτερικό αστράγαλο πάνω από τον εσωτερικό μηρό μέχρι τη βουβωνική χώρα. Καθώς είναι μία από τις επιφανειακές φλέβες που ευθύνονται μόνο για το 10% της επιστροφής αίματος, η απομάκρυνση είναι δυνατή χωρίς σημαντικούς περιορισμούς. Είναι επίσης δυνατό να χρησιμοποιηθεί εξωγενές υλικό. Συνήθως πρόκειται για Teflon (PTFE, πολυτετραφθοροαιθυλένιο). Ωστόσο, αυτό γίνεται μόνο όταν η κύρια αρτηρία και τα πυελικά αγγεία στενεύουν, επειδή απαιτείται μεγαλύτερη διάμετρος αγγείου εδώ. Ωστόσο, δεν μπορούν να λειτουργήσουν όλα τα αγγειακά φράγματα. Στη χειρότερη περίπτωση, μπορεί να συμβεί ότι η παροχή αίματος είναι τόσο περιορισμένη που πεθαίνει το άκρο. Στη συνέχεια, η τελευταία επιλογή (ο λεγόμενος λόγος ultima) είναι μόνο ο ακρωτηριασμός. Ωστόσο, προτού προταθεί ένα τόσο ακραίο μέτρο, όλες οι άλλες διαδικασίες θα εξεταστούν προσεκτικά.
Δεδομένου ότι το φάρμακο υπόκειται σε συνεχή αλλαγή, αναζητούνται πάντα νέες θεραπείες. Υπάρχουν επίσης ορισμένες πειραματικές θεραπείες για το PAOD, αλλά αυτές πραγματοποιούνται μόνο στο πλαίσιο κλινικών μελετών. Φυσικά, αυτό γίνεται μόνο μετά από λεπτομερή εξέταση. Οι γονιδιακές θεραπείες δοκιμάζονται επί του παρόντος. Με τη βοήθεια ορισμένων αυξητικών παραγόντων (VEGF, rFGF-2), πρέπει να διεγείρεται η αγγειακή ανάπτυξη. Επιπλέον, εξετάζονται θεραπείες με βλαστικά κύτταρα μυελού των οστών. Με αυτήν τη διαδικασία, θα πρέπει να τονωθεί η ανάπτυξη των αγγείων και επίσης να δημιουργηθούν νέα αγγεία.
Διαβάστε επίσης τα άρθρα μας:
- Ακρωτηριασμός μηρού
- Κάτω ακρωτηριασμός ποδιών
- Ακρωτηριασμός toe.
πρόβλεψη
Δεδομένου ότι το PAD εξαρτάται από πολλούς παράγοντες, είναι δύσκολο να γίνει ακριβής πρόγνωση με την πάροδο του χρόνου. Εκτός από το στάδιο, αυτό εξαρτάται σε μεγάλο βαθμό από το βαθμό στον οποίο μπορούν να αντιμετωπιστούν οι αιτίες. Υπάρχει λοιπόν ένα κακή πρόγνωση, εάν αυτό Καπνός δεν θα τα παρατήσουμε. Αυτό και ένα κακομεταχειρισμένο Σακχαρώδης διαβήτης αυξάνουν σημαντικά τον κίνδυνο επανέμφραξης! Οι αντιπαραθέσεις είναι επίσης πιο συχνές.
Επιπλέον, πρέπει να ληφθεί υπόψη σε ποιο βαθμό η αρτηριοσκλήρωση έχει ήδη επιτεθεί σε άλλα αγγεία. Στο προκύπτον Επιπλοκές περιλαμβάνουν ιδίως στεφανιαία νόσο (CHD), Στένωση των αρτηριών που τροφοδοτούν τον εγκέφαλο και άλλες ασθένειες που έχουν προκύψει από τους παράγοντες κινδύνου.
Γενικά, μπορεί να ειπωθεί ότι ένας ασθενής με PAD έχει μέσο προσδόκιμο ζωής περίπου 10 ετών. Οι κύριες αιτίες θανάτου είναι Εμφραγμα (~ 60%) και Εγκεφαλικό (Apoplexy, ~ 10%). Αυτό οφείλεται στο γεγονός ότι οι μισοί από τους ασθενείς πάσχουν από CAD στο στάδιο II. Στο στάδιο III είναι ήδη 90%! Επιπλέον, στο στάδιο III οι μισοί από τους ασθενείς έχουν αγγειακές συστολές στις αρτηρίες που τροφοδοτούν τον εγκέφαλο, οι οποίες προκαλούνται από αρτηριοσκλήρωση.
Επομένως, μια εξέταση για CHD και επακόλουθη θεραπεία είναι εξαιρετικά σημαντική.