Μη λέμφωμα Hodgkin
Ορισμός - Τι είναι το λέμφωμα Non-Hodgkin
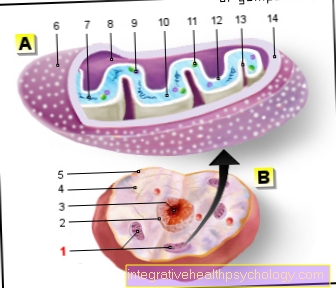
Τα μη-Hodgkin λεμφώματα είναι μια μεγάλη ομάδα διαφορετικών κακοηθών ασθενειών που έχουν κοινό ότι προέρχονται από λεμφοκύτταρα. Τα λεμφοκύτταρα ανήκουν στα λευκά αιμοσφαίρια, τα οποία είναι απαραίτητα για το ανοσοποιητικό σύστημα. Συνήθως, το μη λέμφωμα Hodgkin και το λέμφωμα Hodgkin συνοψίζονται κάτω από τον καρκίνο των λεμφαδένων. Ο διαχωρισμός σε αυτές τις δύο ομάδες είναι ιστορικός, αλλά χρησιμοποιείται ακόμη και σήμερα. Τα διάφορα λεμφώματα εκτός Hodgkin διαφέρουν ως προς την κακοήθησή τους και στο κύτταρο προέλευσης.
Διαβάστε περισσότερα για το θέμα: Καρκίνος λεμφαδένων

αιτίες
Υπάρχουν μερικοί γνωστοί παράγοντες που μπορούν να ευνοήσουν ορισμένα λεμφώματα εκτός Hodgkin. Πρώτα απ 'όλα, η βλάβη των κυττάρων θα πρέπει να αναφέρεται εδώ. Αυτό μπορεί να προκληθεί από προηγούμενες θεραπείες ακτινοβολίας ή χημειοθεραπεία για προηγούμενους καρκίνους. Δεδομένου ότι αυτές οι θεραπείες δεν έχουν μόνο την επίδρασή τους στον όγκο, τα υγιή κύτταρα του σώματος είναι επίσης κατεστραμμένα, γεγονός που μπορεί να οδηγήσει σε λέμφωμα μη-Hodgkin.
Επιπλέον, η υπερβολική επαφή με βενζόλια, τα οποία προηγουμένως χρησιμοποιήθηκαν ως διαλύτες, μπορεί να οδηγήσει σε βλάβη των κυττάρων. Εκτός από αυτές τις παγκόσμιες αιτίες, υπάρχουν επίσης αιτίες που αυξάνουν τον κίνδυνο συγκεκριμένων υποτύπων του μη-Hodgkin λεμφώματος. Για παράδειγμα, μια λοίμωξη με τον ιό Ebstein-Barr, που προκαλεί τον αδένα του Pfeiffer ή μια μόλυνση από τον ιό HIV μπορεί να προάγει το λέμφωμα του Burkitt. Το λέμφωμα του Burkitt θεωρείται πολύ επιθετικό και προέρχεται από τα λεγόμενα Β λεμφοκύτταρα. Λοιμώξεις με βακτήρια, όπως το βακτήριο Helicobacter pylori, μπορούν επίσης να προωθήσουν ένα συγκεκριμένο λέμφωμα μη Hodgkin. Η λοίμωξη προκαλεί φλεγμονή του στομάχου (γαστρίτιδα) και αργότερα μπορεί να εξελιχθεί σε λέμφωμα MALT (Mucosa Associated Lymphoid Tissue).
Διαβάστε περισσότερα για το κύριο άρθρο μας: Λέμφωμα
Ταυτόχρονα συμπτώματα
Το κλασικό σύμπτωμα του μη-Hodgkin λεμφώματος είναι ένας λεμφαδένας που διογκώνεται για μεγάλο χρονικό διάστημα και δεν βλάπτει. Αυτά συχνά γίνονται αισθητά στο λαιμό, στη μασχάλη ή στη βουβωνική χώρα. Τα συμπτώματα Β, που είναι συνδυασμός των τριών συμπτωμάτων πυρετός, απώλεια βάρους και νυχτερινές εφιδρώσεις, είναι επίσης τυπικά. Σε προχωρημένα στάδια, ο σπλήνας μπορεί να διευρυνθεί έτσι ώστε να μπορεί να γίνει αισθητός κάτω από την αριστερή πλευρική καμάρα. Αυτή η διεύρυνση μπορεί να είναι επώδυνη. Ένα άλλο καθυστερημένο σύμπτωμα είναι η μείωση σε όλα τα κύτταρα του αίματος. Αυτό προκαλείται από το γεγονός ότι ο μυελός των οστών καταστρέφεται καθώς η ασθένεια εξελίσσεται και συνεπώς η παραγωγή αιμοσφαιρίων είναι περιορισμένη. Αυτό στη συνέχεια εκδηλώνεται με διάφορα συμπτώματα, όπως κόπωση και αδυναμία, καθώς και αυθόρμητη αιμορραγία. Αυτά μπορεί να εκδηλωθούν ως ρινορραγίες ή αιμορραγικά ούλα. Επιπλέον, υπάρχει η τάση για συχνές λοιμώξεις, καθώς τα αμυντικά κύτταρα του σώματος μειώνονται και μεταβάλλονται εν μέρει και επομένως δεν λειτουργούν. Σε σπάνιες περιπτώσεις, μάζες μπορεί να εμφανιστούν στην περιοχή του αυτιού, της μύτης και του λαιμού, σε ολόκληρη την πεπτική οδό ή στο δέρμα.
Διαβάστε περισσότερα στο κύριο άρθρο μας: Συμπτώματα λεμφώματος
Ποια είναι τα συμπτώματα στο δέρμα;
Αλλαγές στο δέρμα δεν εμφανίζονται σε όλα τα λεμφώματα εκτός του Hodgkin και, ανάλογα με τον υπότυπο του λεμφώματος εκτός του Hodgkin, εμφανίζονται διαφορετικά συμπτώματα στο δέρμα. Η χρόνια λεμφοκυτταρική λευχαιμία, για παράδειγμα, μπορεί να συνοδεύεται από κνησμό και χρόνια κνίδωση. Οι κυψέλες εμφανίζονται στο δέρμα με ερυθρότητα και μικρά τοπικά φουσκώματα. Επιπλέον, μεγάλες περιοχές του δέρματος μπορεί να γίνουν ερυθρές (ερυθροδερμία) και μπορεί να εμφανιστούν μύκητες του δέρματος. Αυτά τα συμπτώματα εμφανίζονται στο δέρμα, ειδικά σε ηλικιωμένους ασθενείς. Στα λεμφώματα Τ-κυττάρων, μυκητίαση μυκητοειδή και σύνδρομο Sézary προκαλούν συγκεκριμένα συμπτώματα στο δέρμα. Με μυκητίαση μυκητίαση, εμφανίζονται κοκκινωμένες περιοχές με απολέπιση και έντονη φαγούρα. Αυτά αργά εξελίσσονται σε λεγόμενες πλάκες. Η πάχυνση του δέρματος είναι τυπική. Στα τελευταία στάδια, υπάρχουν ημισφαιρικοί όγκοι του δέρματος που δείχνουν ανοιχτές περιοχές στην επιφάνεια. Τα μυκητίαση μυκητίασης μπορούν να μετατραπούν σε σύνδρομο Σεζάρ, το οποίο εξελίσσεται με εκτεταμένη ερυθρότητα, σοβαρό κνησμό και υπερβολική κερατοποίηση των χεριών και των ποδιών.
Συμπτώματα Β
Τα συμπτώματα Β περιγράφουν ένα σύμπλεγμα τριών συμπτωμάτων: πυρετός, απώλεια βάρους και νυχτερινές εφιδρώσεις. Ο ορισμός του πυρετού δεν είναι πάντα συνεπής στην ειδική βιβλιογραφία. Κατά κανόνα, μιλάμε για πυρετό σε θερμοκρασίες σώματος που υπερβαίνουν τους 38 βαθμούς Κελσίου. Ο πυρετός δεν πρέπει να εξηγείται από άλλη ασθένεια, όπως η μόλυνση.
Η απώλεια βάρους άνω του 10% του αρχικού σωματικού βάρους εντός έξι μηνών είναι επίσης μέρος των συμπτωμάτων Β. Το τρίτο σύμπτωμα είναι οι νυχτερινές εφιδρώσεις. Ο νυχτερινός ιδρώτας περιγράφει το ξύπνημα με τον ιδρώτα στη μέση της νύχτας. Οι ασθενείς συχνά αναφέρουν ότι πρέπει να αλλάξουν τις πιτζάμες ή το κρεβάτι τους πολλές φορές τη νύχτα. Ο όρος επινοήθηκε από την ταξινόμηση Ann Arbor. Με την προσθήκη του "Α", τα αναφερόμενα συμπτώματα δεν είναι παρόντα. Εάν χρησιμοποιείται το επίθημα "B", ο τριάδας συμπτωμάτων υπάρχει στον ασθενή. Στις περισσότερες περιπτώσεις, η παρουσία συμπτωμάτων Β σχετίζεται με μια φτωχή πρόγνωση, καθώς αποτελούν έκφραση της υψηλής νόσου δραστηριότητας του όγκου. Συνήθως μειώνονται μετά την έναρξη της θεραπείας. Εάν αυτό δεν συμβαίνει, η θεραπεία πρέπει να επανεξεταστεί και, εάν είναι απαραίτητο, να αλλάξει, καθώς τα επίμονα συμπτώματα Β τείνουν να υποδηλώνουν μη απόκριση στη χημειοθεραπεία.
Μάθετε περισσότερα για αυτό το θέμα στη διεύθυνση: Β Συμπτώματα
Ποιο είναι το προσδόκιμο ζωής με λέμφωμα εκτός Hodgkin;
Το προσδόκιμο ζωής των μεμονωμένων μη-Hodgkin λεμφωμάτων είναι πολύ διαφορετικό, γι 'αυτό δεν μπορεί να γίνει γενική δήλωση. Από τη μία πλευρά, εξαρτάται από το πόσο κακοήθη και πόσο προχωρημένο είναι το λέμφωμα μη Hodgkin κατά τη στιγμή της διάγνωσης. Τα ακόλουθα είναι τα προσδόκιμα ζωής για ορισμένα κοινά μη-Hodgkin λεμφώματα.
- Το ωοθυλακικό λέμφωμα έχει προσδόκιμο ζωής περίπου 10 χρόνια κατά τη στιγμή της διάγνωσης.
- Το προσδόκιμο ζωής με λέμφωμα κυττάρων μανδύα είναι χαμηλότερο σε περίπου 5 χρόνια.
- Σε πολλαπλό μυέλωμα, πολλοί παράγοντες παίζουν ρόλο στον υπολογισμό του προσδόκιμου ζωής, οπότε είναι δύσκολο να κάνουμε μια δήλωση εδώ. Στην καλύτερη περίπτωση, σε νεαρούς ασθενείς με βέλτιστη θεραπεία, περίπου το 50% των ασθενών επιβιώνουν τα επόμενα 10 χρόνια.
- Το λέμφωμα του Burkitt μπορεί να οδηγήσει σε θάνατο εντός μηνών εάν διαγνωστεί αργά, ενώ η έγκαιρη ανίχνευση με άμεσα συνδεδεμένη θεραπεία δείχνει καλό προσδόκιμο ζωής. Ωστόσο, αυτή η καλή πρόγνωση επιδεινώνεται μόλις εμφανιστεί ένας δεύτερος όγκος, ο οποίος δεν είναι άτυπος στο λέμφωμα του Burkitt.
- Η μυκητίαση fungoides είναι ένα από τα λιγότερο κακοήθη λεμφώματα και επομένως το προσδόκιμο ζωής στα αρχικά του στάδια είναι καλό. Ωστόσο, εάν εμφανιστεί επεμβατική ανάπτυξη σε άλλα όργανα, το προσδόκιμο ζωής επιδεινώνεται σημαντικά.
Μπορείτε να βρείτε αναλυτικές πληροφορίες στη διεύθυνση: Η πρόγνωση για λέμφωμα
Ποιες είναι οι πιθανότητες ανάκαμψης;
Όταν εξετάζουμε τις πιθανότητες ανάρρωσης, πρέπει να λάβουμε υπόψη την κακοήθεια του μη-Hodgkin λεμφώματος. Στην περίπτωση των λιγότερο κακοήθων λεμφωμάτων, μια θεραπεία μπορεί να υποτεθεί μόνο στα αρχικά στάδια. Η αργή ανάπτυξη καθιστά τη θεραπεία πολύ δύσκολη, έτσι ώστε μόνο τα μικρά ευρήματα να μπορούν να θεραπευτούν πλήρως με την ακτινοβολία. Στα υψηλότερα στάδια δεν υπάρχει πλέον καμία πιθανότητα ανάρρωσης και αυτός δεν είναι ο στόχος της θεραπείας. Τα κακοήθη μη-Hodgkin λεμφώματα μπορούν να θεραπευτούν σε πολύ υψηλό ποσοστό στα αρχικά στάδια. Ακόμη και σε προχωρημένα στάδια, μια θεραπεία μπορεί να θεωρηθεί έως και 60% των περιπτώσεων.
Μπορεί επίσης να σας ενδιαφέρει αυτό το θέμα: Η πρόγνωση για λέμφωμα
σχηματίζω
Τα λεμφώματα εκτός Hodgkin χωρίζονται σε τέσσερις ομάδες. Ανάλογα με το κύτταρο προέλευσης, χωρίζονται σε λεμφώματα κυττάρων Β και κυττάρων Τ. Επιπλέον, γίνεται περαιτέρω διάκριση όσον αφορά την κακοήθεια (κακοήθεια). Η ονομασία βασίζεται συχνά στο πώς τα κύτταρα αλλάζουν κακοήθη στο συγκεκριμένο λέμφωμα.
Μορφές λεμφωμάτων Β-κυττάρων
Λιγότερα κακοήθη λεμφώματα μη-Hodgkin Β-κυττάρων περιλαμβάνουν:
- χρόνια λεμφοκυτταρική λευχαιμία
- Λευχαιμία τριχωτών κυττάρων,
- Η νόσος του Waldenström,
- Πολλαπλό μυέλωμα,
- Οφθαλμικό λέμφωμα,
- Λέμφωμα MALT
- Λέμφωμα μανδύων.
Λιγότερο κακοήθη εδώ σημαίνει ότι τα λεμφώματα παρουσιάζουν βραδύτερη ανάπτυξη. Ωστόσο, η θεραπεία με χημειοθεραπευτικούς παράγοντες είναι μάλλον δύσκολη, επειδή λειτουργούν καλύτερα όταν πρόκειται για ταχέως αναπτυσσόμενους όγκους.
Τα πιο κακοήθη λεμφώματα Β-κυττάρων περιλαμβάνουν:
- Λέμφωμα Burkitt
- διάχυτο λέμφωμα μεγάλων κυττάρων Β
- αναπλαστικό λέμφωμα
Το λέμφωμα του Burkitt συνδέεται συχνά με λοίμωξη με τον ιό HI. Τα πιο κακοήθη λεμφώματα δείχνουν ταχύτερη και επεμβατική ανάπτυξη. Λόγω του υψηλού ποσοστού κυτταρικής διαίρεσης, ανταποκρίνονται καλά στη χημειοθεραπεία.
Μορφές λεμφωμάτων Τ κυττάρων
Υπάρχουν επίσης πολλοί υπότυποι λεμφωμάτων Τ-κυττάρων που ταξινομούνται ως λιγότερο κακοήθη λεμφώματα:
- Μυκητίαση μυκητίασης
- Λέμφωμα Τ-ζώνης
- Λευχαιμία κυττάρων NK (φυσική λευχαιμία φονικών κυττάρων),
- αγγειοανοσοβλαστικό λέμφωμα Τ-κυττάρων
- λέμφωμα μικρών κυττάρων.
Στην περίπτωση κακοήθων λεμφωμάτων Τ-κυττάρων, γίνεται διάκριση μεταξύ αναπλαστικού, λεμφοβλαστικού και ανοσοβλαστικού λεμφώματος.
Λέμφωμα μη-Hodgkin Β-κυττάρων
Το λέμφωμα μη-Hodgkin Β-κυττάρων είναι το συνηθέστερο λέμφωμα μη-Hodgkin στο 30%. Είναι μια από τις πιο κακές και επιθετικές μορφές. Όπως και με τα άλλα λεμφώματα που δεν σχετίζονται με το Hodgkin, η διάγνωση γίνεται από συνδυασμό ιατρικής διαβούλευσης με κλινική εξέταση των λεμφαδένων, καθώς και εργαστηριακών τιμών και βιοψίας λεμφαδένων (δειγματοληψία ιστού).Η απεικόνιση γίνεται επίσης σε ορισμένες περιπτώσεις.
Διαβάστε περισσότερα για το θέμα στη διεύθυνση: Βιοψία λεμφαδένων
Σε αντίθεση με άλλα λεμφώματα εκτός Hodgkin, δεν υπάρχει ειδικός δείκτης στο λέμφωμα μη-Hodgkin κυττάρων Β που μπορεί να προσδιοριστεί στο αίμα, για παράδειγμα, προκειμένου να είναι σε θέση να κάνει μια αξιόπιστη διάγνωση. Επομένως, εξαρτάται από τη βιοψία αλλοιωμένου λεμφαδένα. Δεδομένου ότι είναι ένα κακοήθη λέμφωμα μη Hodgkin, το οποίο σχετίζεται με ταχεία ανάπτυξη, η θεραπεία θεωρείται σχεδόν πάντα ότι θεραπεύεται. Τα ποσοστά επούλωσης είναι περίπου 50% έως 90%. Η θεραπεία αποτελείται από χημειοθεραπεία. Η χημειοθεραπεία που χορηγείται εξαρτάται από την ηλικία και από έναν ορισμένο βαθμό κινδύνου, ο οποίος υπολογίζεται ως μέρος της διάγνωσης. Συνήθως, δίνεται ένας συνδυασμός διαφορετικών φαρμάκων χημειοθεραπείας με ένα ειδικό αντίσωμα. Στο λέμφωμα μη-Hodgkin κυττάρων Β, το ποσοστό επιβίωσης 5 ετών κυμαίνεται μεταξύ 60% και 90%. Το προσδόκιμο ζωής εξαρτάται από τη γενετική σύνθεση του όγκου και επιδεινώνεται από παράγοντες όπως το γήρας, η κακή γενική κατάσταση και το προχωρημένο στάδιο σύμφωνα με την ταξινόμηση Ann-Arbor.
θεραπεία
Η επιλογή της θεραπείας βασίζεται στο πόσο κακοήθη είναι το λέμφωμα μη Hodgkin. Λιγότερα κακοήθη λεμφώματα που βρίσκονται ακόμη στα αρχικά στάδια και δεν έχουν ακόμη εξαπλωθεί σημαντικά ακτινοβολούνται μόνο, καθώς η χημειοθεραπεία δεν είναι επαρκώς αποτελεσματική για αργά αναπτυσσόμενα λεμφώματα. Εάν το λέμφωμα έχει ήδη εξαπλωθεί περαιτέρω στο σώμα, δηλαδή στο στάδιο III ή IV σύμφωνα με την Ann-Arbor, δεν μπορεί πλέον να υποθέσει ότι η ασθένεια θα θεραπευτεί. Σε αυτήν την περίπτωση, ο ασθενής παρακολουθείται στενά και μπορούν να χρησιμοποιηθούν πιθανά συμπτώματα ή ένας συνδυασμός διαφορετικών χημειοθεραπευτικών παραγόντων.
Τα πολύ κακοήθη λεμφώματα μη Hodgkin αντιμετωπίζονται όλα με σκοπό την επούλωση. Η σκηνή δεν είναι σχετική. Η θεραπεία επιλογής είναι ένας συνδυασμός αρκετών φαρμάκων χημειοθεραπείας. Μελέτες έχουν δείξει ότι αυτό είναι πιο αποτελεσματικό από τη χρήση ενός μόνο φαρμάκου χημειοθεραπείας. Εκτός από τις γενικές θεραπευτικές προσεγγίσεις που αναφέρονται, υπάρχουν ειδικά σχέδια θεραπείας για ορισμένα υποείδη του μη-Hodgkin λεμφώματος, τα οποία ενημερώνονται τακτικά σύμφωνα με την τρέχουσα κατάσταση της μελέτης. Αυτό συμβαίνει, για παράδειγμα, με χρόνια λεμφοκυτταρική λευχαιμία ή πολλαπλό μυέλωμα.
Διαβάστε περισσότερα για το θέμα: Θεραπεία λεμφώματος
χημειοθεραπεία
Η χημειοθεραπεία στοχεύει στη διακοπή της διαδικασίας διαίρεσης των κακοηθών κυττάρων του μη-Hodgkin λεμφώματος. Οι διάφοροι χημειοθεραπευτικοί παράγοντες στοχεύουν διαφορετικά μέρη του DNA προκειμένου να προκαλέσουν βλάβη σε αυτό. Ως αποτέλεσμα, το κελί πηγαίνει κάτω και διασπάται. Η χημειοθεραπεία δεν δρα μόνο στα εκφυλισμένα κύτταρα αλλά και στα υγιή κύτταρα του σώματος. Τα κύτταρα των βλεννογόνων της γαστρεντερικής οδού και του μυελού των οστών επηρεάζονται ιδιαίτερα. Ο θάνατος αυτών των κυττάρων μπορεί να χρησιμοποιηθεί για να αντλήσει τις παρενέργειες της χημειοθεραπείας, η οποία μπορεί να περιλαμβάνει διάρροια, κόπωση, τάση μόλυνσης και αυθόρμητη αιμορραγία. Για πολλά από τα μη-Hodgkin λεμφώματα, χρησιμοποιείται η λεγόμενη πολυχημειοθεραπεία σύμφωνα με το σχήμα CHOP. Είναι ένας συνδυασμός των ακόλουθων χημειοθεραπευτικών φαρμάκων: κυκλοφωσφαμίδη, δοξορουβικίνη, βινκριστίνη και πρεδνιζολόνη. Τα προηγούμενα τρία φάρμακα ανήκουν στην κατηγορία φαρμάκων χημειοθεραπείας. Η πρεδνιζολόνη είναι ένα γλυκοκορτικοειδές, όπως και η κορτιζόνη.
Εδώ είναι το κύριο άρθρο: χημειοθεραπεία
Θεραπεία βλαστικών κυττάρων
Η θεραπεία με βλαστοκύτταρα μπορεί να εξεταστεί εάν το λέμφωμα εκτός Hodgkin δεν θεραπεύτηκε παρά τη χημειοθεραπεία. Γίνεται διάκριση μεταξύ αυτόλογων και αλλογενών μεταμοσχεύσεων μυελού των οστών. Σε μια αυτόλογη μεταμόσχευση, μετά από μια πολύ ισχυρή χημειοθεραπεία, η οποία μπορεί να σκοτώσει όλα τα κύτταρα λεμφώματος, στον ασθενή χορηγείται ο δικός του μυελός των οστών για να αντικαταστήσει το σύστημα παραγωγής αίματος στον μυελό των οστών. Στην περίπτωση αλλογενής μεταμόσχευσης, ο ασθενής λαμβάνει μυελό οστών από ξένο δότη, ο οποίος αντιστοιχεί στον ασθενή σε ορισμένους γενετικούς δείκτες.
Μπορείτε να διαβάσετε περισσότερα σχετικά με αυτό: Μεταμόσχευση βλαστικών κυττάρων
Ακτινοβολία
Η ακτινοβολία χρησιμοποιείται για τα λιγότερο κακοήθη μη-Hodgkin λεμφώματα. Οι προσβεβλημένοι λεμφαδένες επιλέγονται ως πεδίο ακτινοβολίας. Εάν άλλοι ιστοί επηρεάζονται επίσης από επεμβατική ανάπτυξη του λεμφώματος από τον λεμφαδένα, αυτοί μπορούν επίσης να ακτινοβοληθούν. Οι θεραπευτές ακτινοβολίας προσπαθούν να διατηρήσουν μια σημαντική ισορροπία κατά τη διάρκεια της ακτινοβολίας. Από τη μία πλευρά, ο προσβεβλημένος ιστός πρέπει να λαμβάνει όσο το δυνατόν μεγαλύτερη δόση ακτινοβολίας, έτσι ώστε να είναι δυνατός ο αποτελεσματικός έλεγχος του όγκου. Από την άλλη πλευρά, ο περιβάλλων ιστός πρέπει να αποφεύγεται όσο το δυνατόν περισσότερο. Εάν τα οστά είναι εύθραυστα λόγω λεμφώματος εκτός του Hodgkin ή εάν υπάρχει έντονος πόνος εκεί, η ακτινοβολία μπορεί να βοηθήσει στην ενίσχυση των οστών ξανά και στην ανακούφιση του πόνου.
Μπορείτε να βρείτε το κύριο άρθρο μας στη διεύθυνση: ακτινοθεραπεία
διάγνωση
Η διάγνωση αποτελείται από διάφορες μεθόδους. Κατ 'αρχάς, τυπικά ευρήματα μπορούν να ληφθούν μέσω συνομιλίας με τον ασθενή και κλινικής εξέτασης, όπως διευρυμένοι αλλά όχι επώδυνοι λεμφαδένες στον λαιμό ή στην περιοχή της βουβωνικής χώρας. Τα συμπτώματα Β (ο συνδυασμός πυρετού, νυχτερινών ιδρώτων και απώλειας βάρους) υποδηλώνουν επίσης την παρουσία κακοήθους νόσου. Επιπλέον, γίνεται εξέταση αίματος και ένας ύποπτος λεμφαδένας αφαιρείται και μετά εξετάζεται κάτω από το μικροσκόπιο. Μπορεί να πραγματοποιηθεί εξέταση απεικόνισης για την ολοκλήρωση της διάγνωσης.
Τι δείχνουν οι τιμές του αίματος;
Ο φυσιολογικός αριθμός αίματος χρησιμοποιείται για να ελέγξει εάν υπάρχει αύξηση ή μείωση των λεμφοκυττάρων. Επιπλέον, ελέγχεται εάν τα άλλα κύτταρα του αίματος παρουσιάζουν ανωμαλίες, οι οποίες μπορεί να οδηγήσουν σε αναιμία (αναιμία) με κόπωση, για παράδειγμα. Ένας λόγος για την αναιμία είναι η διάσπαση των ερυθρών αιμοσφαιρίων, η οποία μπορεί επίσης να ανιχνευθεί στον αριθμό αίματος.
Υπάρχουν επίσης συγκεκριμένες τιμές στις τιμές του αίματος που αυξάνονται όταν υπάρχει φλεγμονή. Σε αυτήν την περίπτωση, οι παράμετροι φλεγμονής, όπως η CRP (C-αντιδρώσα πρωτεΐνη), θα αυξηθούν. Μπορούν επίσης να γίνουν συγκεκριμένες εξετάσεις αίματος για τον προσδιορισμό του ακριβούς υποτύπου του μη-Hodgkin λεμφώματος. Για το σκοπό αυτό, ορισμένες επιφανειακές πρωτεΐνες προσδιορίζονται χρησιμοποιώντας μια βιοχημική μέθοδο, η οποία βοηθά στη διαφοροποίηση εάν το μη-Hodgkin λέμφωμα προέρχεται από τα Β λεμφοκύτταρα ή τα Τ λεμφοκύτταρα. Αυτές οι δύο ομάδες είναι υποομάδες λεμφοκυττάρων που εκτελούν διαφορετικές εργασίες για το ανοσοποιητικό σύστημα.
Ποια στάδια υπάρχουν;
Τα στάδια κατηγοριοποιούνται σύμφωνα με την ταξινόμηση Ann-Arbor.
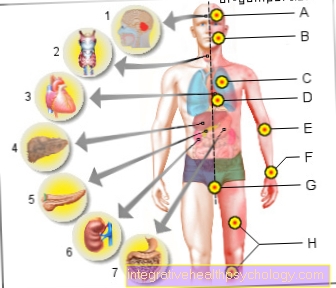
Στο στάδιο Ι, επηρεάζεται μόνο μία περιοχή λεμφαδένων ή λοίμωξη έξω από τους λεμφαδένες (εξωσωματική λοίμωξη), αλλά εντός ορισμένων περιοχών. Μια περιοχή λεμφαδένων αναφέρεται σε σταθερές ομάδες λεμφαδένων, όπως αυτές που βρίσκονται στον λαιμό, στη μασχάλη ή στη βουβωνική χώρα. Ως όργανο του ανοσοποιητικού συστήματος, ο σπλήνας ταξινομείται επίσης ως περιοχή λεμφαδένων. Η εξωσωματική προσβολή είναι όταν κύτταρα που εκφυλίζονται λόγω γειτόνων εξαπλώνονται σε άλλους ιστούς.
Στο στάδιο II, εμπλέκονται τουλάχιστον δύο περιοχές λεμφαδένων ή γειτονικές περιοχές έξω από τους λεμφαδένες. Ωστόσο, όλα αυτά είναι πάνω ή κάτω από το διάφραγμα. Αυτή είναι μια μεμβράνη από μύες και τένοντες και χωρίζει το στήθος από την κοιλιά.
Εάν οι προσβεβλημένοι λεμφαδένες ή η εξωσωματική εμπλοκή βρίσκονται και στις δύο πλευρές του διαφράγματος, ονομάζεται στάδιο III σύμφωνα με την Ann-Arbor.
Το στάδιο IV είναι ανεξάρτητο από την κατάσταση των λεμφαδένων και απονέμεται εάν επηρεάζεται τουλάχιστον ένα όργανο και αυτό δεν μπορεί να εξηγηθεί από τις σχέσεις γειτονιάς.
Μεταστάσεις
Εξ ορισμού, μια μετάσταση είναι ο διακανονισμός μιας κακοήθους νόσου σε ένα μακρινό όργανο. Τα εκφυλισμένα κύτταρα του μη-Hodgkin λεμφώματος συνήθως αρχικά βρίσκονται στους λεμφαδένες. Ωστόσο, μπορούν επίσης να διανεμηθούν σε όλο το σώμα με την κυκλοφορία του αίματος και να εγκατασταθούν σε διαφορετική τοποθεσία. Εάν αυτό επηρεάζει οποιοδήποτε όργανο του σώματος, κάποιος θα εκχωρήσει το στάδιο IV σύμφωνα με την ταξινόμηση Ann Arbor.
Ποια είναι τα μακροπρόθεσμα αποτελέσματα;
Με τα διάφορα λεμφώματα εκτός Hodgkin υπάρχει διαφορετικός κίνδυνος υποτροπής της νόσου. Αυτό είναι συχνά πιο δύσκολο να αντιμετωπιστεί και πρέπει να ανακαλυφθεί το συντομότερο δυνατό με δομημένη παρακολούθηση. Η χρήση πολλαπλών χημειοθεραπευτικών φαρμάκων αυξάνει τον κίνδυνο εμφάνισης δεύτερου όγκου κατά τη διάρκεια της ζωής. Χαρακτηριστικοί από αυτούς τους δευτερογενείς όγκους είναι ο καρκίνος του μαστού, ο καρκίνος του θυρεοειδούς ή η οξεία μυελοειδής λευχαιμία, μια μορφή καρκίνου του λευκού αίματος. Η ακτινοβολία μπορεί επίσης να προκαλέσει μακροπρόθεσμα αποτελέσματα. Τα όργανα που βρίσκονται κοντά στους ακτινοβολημένους λεμφαδένες επηρεάζονται. Ερυθρότητα και αλλαγές στον ιστό μπορούν να γίνουν αντιληπτές στο δέρμα. Η φλεγμονή μπορεί να συμβεί στους πνεύμονες, η οποία μπορεί να συσχετιστεί με διαδικασίες αναδιαμόρφωσης και πιθανώς δύσπνοια. Η καρδιακή βλάβη καθώς και η ναυτία και η κόπωση είναι επίσης δυνατές.