Μελάνωμα
ορισμός
Το κακοήθη μελάνωμα είναι ένας πολύ κακοήθης όγκος που μεταστάσεις γρήγορα σε άλλα όργανα. Όπως υποδηλώνει το όνομα, ξεκινά από τα μελανοκύτταρα του δέρματος. Σχεδόν το 50% όλων των μελανωμάτων αναπτύσσονται από χρωματισμένα σημάδια. Ωστόσο, μπορούν επίσης να εμφανιστούν «αυθόρμητα» σε εντελώς εμφανές δέρμα.

Εμφάνιση στον πληθυσμό (επιδημιολογία)
Το μελάνωμα είναι ο όγκος με το υψηλότερο ποσοστό επίπτωσης στον κόσμο.
Στη Γερμανία, τα λεγόμενα περιστατικά αυξάνονται κατά 8% κάθε χρόνο. Τα ποσοστά επίπτωσης (μελάνωμα / 100.000 πληθυσμός / έτος) είναι τα χαμηλότερα στην υποσαχάρια Αφρική στο 0,1. Η Αυστραλία έχει το υψηλότερο ποσοστό επίπτωσης στα 60.
Στη Γερμανία η επίπτωση είναι περίπου 12 / 100.000 κάτοικοι / έτος.
Λόγω της βελτιωμένης έγκαιρης ανίχνευσης, η θνησιμότητα θα μπορούσε να μειωθεί στο 20% όλων των περιπτώσεων. Τα περισσότερα μελανώματα ανακαλύπτονται μεταξύ των ηλικιών 30 και 70.
Αιτίες του μελανώματος

Υπάρχουν διαφορετικά Παράγοντες κινδύνου την ανάπτυξη μελανώματος. Ένα κακόηθες (κακόβουλο) μελάνωμα μπορεί να προκύψει από αυτό που υπάρχει εδώ και χρόνια ΕΛΙΑ δερματος / σημάδι γέννησης (Nevus cell nevus) αναπτύσσεται.
Μπορεί επίσης να προκύψει από εντελώς δυσδιάκριτο δέρμα. Για παράδειγμα, παίξτε γενετικοί παράγοντες ένας ρόλος.
Υπάρχει αυξημένος κίνδυνος ανάπτυξης μελανώματος στο FANN ζημιά επισκευής (βλέπε παρακάτω), ή οικογενειακή συσσώρευση μελανώματος. Επίσης απέκτησε παράγοντες, όπως σοβαρό ηλιακό έγκαυμα, μπορεί να προωθήσει την εμφάνιση.
Εκτιμάται ότι η κατανομή των αιτίων έχει ως εξής:
- 30 έως 70% μελανωμάτων προέρχονται από μακρόχρονες τυφλοπόντικες
- 30 έως 70% τα μελανώματα προκύπτουν σε εμφανές δέρμα
- 10 έως 20% Τα μελανώματα αναπτύσσονται μετά από χρόνια από μια μελανωτική προκαρκινική κατάσταση = πρόδρομοι καρκίνου (π.χ. lentigo maligna).
Σε αυτήν την περίπτωση, μια προκαρκινική κατάσταση είναι μια αλλαγή στο δέρμα που μπορεί ενδεχομένως να εκφυλιστεί σε έναν όγκο. - 10% μελανωμάτων εμφανίζονται σε οικογένειες:
Στο πλαίσιο των οικογενειακών μελανωμάτων, υπάρχουν διάφοροι σπίλοι (σημάδια γέννησης) που μπορούν να ληφθούν υπόψη: - Clark nevus
- Σύνδρομο οικογενειακού άτυπου σπίλου και μελανώματος (FAMM)
Στάδιο μελανώματος
Το κακοήθη μελάνωμα χωρίζεται σε 5 στάδια σύμφωνα με τη λεγόμενη ταξινόμηση TNM. Αυτή η ταξινόμηση βασίζεται στα ακόλουθα τρία κριτήρια:
- Το πάχος του όγκου (Τ). Είναι σημαντικό να προσδιοριστεί πόσο βαθιά έχει διεισδύσει ο όγκος στο δέρμα.Ο κίνδυνος μετάστασης είναι πολύ χαμηλός κάτω από ένα χιλιοστό, ενώ πάνω από 4 mm υπάρχει πολύ υψηλή πιθανότητα μετάστασης του κακοήθους όγκου του δέρματος. Ο λόγος για αυτό είναι η σύνδεση του όγκου με τα αιμοφόρα αγγεία και τα λεμφικά αγγεία, τα οποία βρίσκονται στα βαθύτερα στρώματα του δέρματος και στα οποία μπορεί να εξαπλωθεί ο όγκος.
- Η εμπλοκή των περιφερειακών λεμφαδένων (N). Αυτοί είναι οι λεμφαδένες που βρίσκονται πλησιέστερα στον όγκο. Λόγω της θέσης τους σε σχέση με τον όγκο, είναι ο πρώτος σταθμός που επηρεάζεται από μετάσταση και επομένως είναι ένας καλός δείκτης του σταδίου του κακοήθους μελανώματος. Γίνεται διάκριση μεταξύ μεταστάσεων που είναι ορατές μόνο κάτω από το μικροσκόπιο και μεταστάσεων που έχουν ήδη οδηγήσει σε ψηλαφητή ή ορατή διεύρυνση των λεμφαδένων.
- Οι μακρινές μεταστάσεις (Μ). Αυτό σημαίνει την εξάπλωση του όγκου σε άλλα μέρη του σώματος. Στο κακοήθη μελάνωμα, δεν υπάρχουν προτιμώμενα όργανα που μετασταθούν, όπως είναι τυπικό για άλλους όγκους. Μπορεί να εμφανιστεί στο ήπαρ, στους πνεύμονες, στον εγκέφαλο, στα οστά και στο δέρμα. Η ιδιαιτερότητα του κακοήθους μελανώματος είναι η μετάσταση στην καρδιά. Δεδομένου ότι μια κακοήθης νόσος της καρδιάς είναι πολύ σπάνια, αυτή η μετάσταση αντιπροσωπεύει περίπου το 50% όλων των καρδιακών όγκων.
Εκτός από αυτά τα τρία κύρια κριτήρια, υπάρχουν δύο επιπλέον κριτήρια που χρησιμεύουν στην υποδιαίρεση των 5 σταδίων:
- Τα ποσοστά μίτωσης. Αυτό το κριτήριο περιγράφει τον αριθμό των κυτταρικών διαιρέσεων του όγκου και συνεπώς τη δραστηριότητά του. Αυτή η μέτρηση είναι ιδιαίτερα σχετική με την πρόγνωση για όγκους με πάχος μικρότερο από 1 mm.
- Τα έλκη. Αυτό είναι το χαρακτηριστικό του όγκου που προκαλεί βαθιά δερματική βλάβη που μοιάζει με πληγή ή έλκος. Όσο πιο έντονη είναι αυτή η διαδικασία, τόσο πιο προχωρημένος είναι ο όγκος.
Σύμφωνα με αυτά τα κριτήρια, το στάδιο 0 αντιστοιχεί σε έναν όγκο που αναπτύσσεται μόνο τοπικά και έχει χαμηλό μιτωτικό ρυθμό χωρίς μετάσταση. Στο στάδιο Ι, το πάχος του όγκου είναι <2 mm και δεν εμπλέκονται ούτε λεμφαδένες ούτε απομακρυσμένες μεταστάσεις. Το στάδιο II διαφέρει από το γεγονός ότι ο όγκος είναι τώρα> 2 mm. Από το στάδιο III, οι λεμφαδένες εμπλέκονται επίσης, αλλά δεν υπάρχουν μακρινές μεταστάσεις. Οι μακρινές μεταστάσεις υπάρχουν μόνο από το στάδιο IV. Όσο χαμηλότερο είναι το στάδιο, τόσο καλύτερη είναι η πρόγνωση.
Η πρόγνωση για το μελάνωμα
Η πρόγνωση του κακοήθους μελανώματος εξαρτάται από το στάδιο της, καθώς και από τη μετάσταση και πολλούς άλλους παράγοντες.
Αυτά περιλαμβάνουν:
- το πάχος του όγκου (διαιρείται σύμφωνα με τον Breslow)
- το έλκος του όγκου και
- το βάθος διείσδυσης (μετά το επίπεδο Clark)
Επιπλέον, οι επιμέρους υπότυποι μελανώματος έχουν διαφορετικές πιθανότητες ανάκαμψης, για παράδειγμα το μελάνωμα του lentigo maligna (LMM) έχει καλύτερη πρόγνωση από το μελανωτικό μελάνωμα (AMM). Επιπλέον, η θέση του όγκου και το φύλο είναι παράγοντες στην πρόγνωση. Οι άνδρες έχουν γενικά μια χειρότερη πρόγνωση από τις γυναίκες. Συνολικά, το αμελανωτικό μελάνωμα έχει πολύ κακή πρόγνωση, ανεξάρτητα από το φύλο και την τοποθεσία. Αντίθετα, το σκοτάδι του μελανώματος συνήθως δεν επηρεάζει την πρόγνωση.
Σε γενικές γραμμές, με την έγκαιρη διάγνωση, οι πιθανότητες ανάκαμψης είναι πολύ καλές, ειδικά εάν πρόκειται για "επιτόπιο μελάνωμα". Αυτό δεν έχει διασχίσει ακόμη τη βασική μεμβράνη (το όριο μεταξύ του ανώτερου δέρματος (επιδερμίδα) και του δέρματος), αλλά είναι ήδη αναγνωρίσιμο ως δυνητικά επικίνδυνο.
Γι 'αυτό είναι σημαντικό να πραγματοποιείτε τακτικές εξετάσεις καρκίνου του δέρματος.
Διαβάστε περισσότερα για το θέμα στη διεύθυνση: Πώς αναγνωρίζετε τον καρκίνο του δέρματος;
Ο λόγος για την καλή πρόγνωση είναι ότι σε αυτήν την περίπτωση ακόμα καμία μετάσταση έχει λάβει χώρα. Ο διαχωρισμός της πρόγνωσης σύμφωνα με το στάδιο του όγκου βασίζεται στο 5ετές ποσοστό επιβίωσης. Αυτό δείχνει το ποσοστό των ασθενών που ήταν ακόμα ζωντανοί 5 χρόνια μετά τη διάγνωση.
- Στο στάδιο Ι. η πιθανότητα ανάκαμψης είναι> 90%. Ο πρωτογενής όγκος έχει μέγιστο πάχος 1,5 mm και έχει επίπεδο Clark <III.
- Στο στάδιο ΙΙ ο κύριος όγκος έχει πάχος> 1,5 mm και έχει επίπεδο Clark> IV. Σε αυτό το στάδιο, το 5ετές ποσοστό επιβίωσης είναι 70%.
- Στο στάδιο III έχει ήδη τον όγκο στον πλησιέστερο Λεμφαδένες μετάσταση, ή σχηματίστηκαν νέες δερματικές μεταστάσεις. Το πάχος του όγκου και το επίπεδο Clark δεν έχουν σημασία εδώ. Το 5ετές ποσοστό επιβίωσης είναι 40%.
- Κάνει το όγκος διάσπαρτα σε όργανα πιο μακριά, έτσι ψέμα Στάδιο IV και 10% πιθανότητα επιβίωσης.
Οι μεταστατικές διαδρομές είναι σε μία κακόηθες μελάνωμα πολύ διαφορετικό και μπορεί επομένως να εμφανιστεί σε όλα τα όργανα. Ωστόσο, οι μεταστάσεις βρίσκονται συχνά στο συκώτι, δέρμα, πνεύμονας, σκελετός, καρδιά ή εγκέφαλος.
Οι μεταστάσεις στο ήπαρ ή στον εγκέφαλο ειδικότερα έχουν αρνητικό αντίκτυπο στην πρόγνωση. Αντίθετα, οι μεταστάσεις των πνευμόνων αναπτύσσονται πολύ αργά και επομένως είναι ευκολότερες στη θεραπεία. Οι κακοήθεις όγκοι της καρδιάς ιδιαίτερα είναι πολύ σπάνιοι και βρίσκονται στο 40-60% των περιπτώσεων ως μετάσταση ενός κακοήθους μελανώματος.
Βασικά, μόνο η πρώιμη, πλήρης απομάκρυνση του μελανώματος μπορεί να οδηγήσει σε επούλωση. Η αναμονή, ωστόσο, επιδεινώνει σημαντικά την πρόβλεψη.
Σημείωση: Για αυτόν τον λόγο, οι τακτικές προληπτικές εξετάσεις και τα μέτρα έγκαιρης ανίχνευσης είναι πολύ σημαντικά.
Τύποι και συμπτώματα μελανώματος
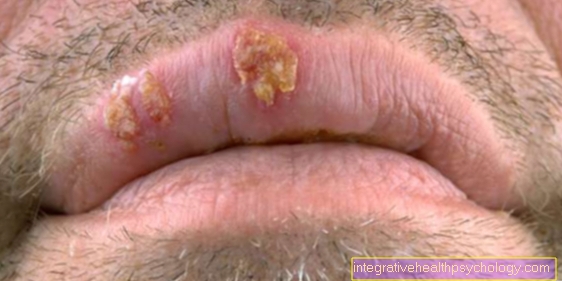
Υπάρχουν τέσσερις κλασικές μορφές ανάπτυξης και ειδικές μορφές μελανώματος. Όλα τα μελανώματα ακολουθούν τον κανόνα ABCD όσον αφορά την παρατυπία τους. Το περίγραμμα (ασυμμετρία), το όριο, το χρώμα (χρωματισμός) και το μέγεθος (διάμετρος,> 5 mm) αξιολογούνται σύμφωνα με αυτόν τον κανόνα. Τα συμπτώματα μπορεί να περιλαμβάνουν φαγούρα και αυθόρμητη αιμορραγία.
Οι τέσσερις κλασικές μορφές ανάπτυξης περιγράφονται παρακάτω.
-
Superficial Spreading κακοήθη μελάνωμα (SSM)
-
Πρωτογενές κακοήθεις μελάνωμα (NMM)
-
Κακόηθες μελάνωμα Lentigo (LMM)
-
Acrolentiginous κακοήθη μελάνωμα (ALM)
Superficial Spreading κακοήθη μελάνωμα (SSM)

(επιφανειακά = επιφανειακά, κακοήθη = κακοήθη)
Όπως περιγράφηκε παραπάνω, τα μελανώματα στην αρχική τους φάση ακολουθούν μια οριζόντια ανάπτυξη (ανάπτυξη πλάτους) εντός της επιδερμίδας (επιδερμίδα). Χρειάζεται αυτή η φάση ανάπτυξης 5 έως 7 ετών, αυτό είναι για σχετικά μεγάλο χρονικό διάστημα, και αυτός είναι ο λόγος για τον οποίο ο ρυθμός έγκαιρης ανίχνευσης αυξάνεται σταθερά.
Παίρνουν όλο και περισσότερο Πρώιμες φόρμες, το λεγομενο "Μελάωμα in situ", Ανακαλύφθηκε με σχετικά καλή πρόγνωση. Το "μελάνωμα in situ" αντιπροσωπεύει αυξημένη ανάπτυξη μελανοκυττάρων εντός της επιδερμίδας.
Αυτή η ανάπτυξη συνοδεύεται από την ανάπτυξη άτυπων κυττάρων. Το μορφ (η εμφάνιση) του μικρόεπιπόλαιος μικρόπροτίμητοι κακοήθεις Μ.Το elanom (SSM) είναι πολύ διαφορετικό. Κυμαίνεται από ανοιχτό καφέ έως καφέ-μαύρο και αρχικά είναι μια επίπεδη εστίαση, η οποία αργότερα δείχνει οζίδια ή εξογκώματα.
Υπάρχει ένα στις ελαφρύτερες περιοχές του όγκου Ανοσοαντίδραση μπροστά.
Η σχετική συχνότητα αυτής της κλινικής εικόνας είναι 65% Περιοχές του δέρματος που εκτίθενται συχνά στον ήλιο (π.χ. πρόσωπο), επηρεάζονται ιδιαίτερα.
Η μέση ηλικία έναρξης είναι περίπου 50 χρόνια.
Πρωτογενές κακοήθη μελάνωμα
(οζώδες = οζώδες, κακοήθη = κακοήθη)
Εμφανίζεται αυτός ο τύπος μελανώματος πιο επιθετική να είναι, γιατί εδώ είναι το κάθετη φάση ανάπτυξης στο βάθος. Αυτό κυρίως νπαράξενο Μευθυγραμμίζει Μ.Το elanom (NMM) αποτελείται από έναν γρήγορο - μέσα σε μήνες - αναπτυσσόμενο κόμβο, ο οποίος είναι συνήθως σκούρος καστανός - μαύρος, συχνά με αδιάκοπο μοτίβο.
Τα κύτταρα μελανώματος σχηματίζουν αυτόν τον κόμβο στο χόριο (σκληρό χιτώνα). Σχεδόν κανένα τμήμα του όγκου δεν μπορεί να βρεθεί στην επιδερμίδα.
Ο συγγενής συχνότητα αυτή η κλινική εικόνα είναι 15%. Και εδώ, όπως στο επιφανειακό κακοήθη μελάνωμα εξάπλωσης (SSM), επηρεάζονται ιδιαίτερα οι περιοχές του δέρματος που εκτίθενται στον ήλιο. Η μέση ηλικία έναρξης των 55 ετών είναι επίσης κοντά σε εκείνη του επιφανειακού κακοήθους μελανώματος (SSM).
Κακόηθες μελάνωμα Lentigo (LMM)
Κάτω από ένα Lentigo maligna καταλαβαίνει κανείς Αύξηση των άτυπων μελανοκυττάρων εντός της επιδερμίδας (άνω δέρμα). Αυτά τα κύτταρα έχουν την τάση να εξελιχθούν σε κακοήθη μελάνωμα φακού (LMM).
Το Lentigo maligna μπορεί να αναπτυχθεί οριζόντια ως προκαρκινική κατάσταση για χρόνια - ακόμη και δεκαετίες.
Η μετάβαση στην κατακόρυφη φάση ανάπτυξης (βαθιά ανάπτυξη) και συνεπώς στο μελάνωμα του lentigo maligna χαρακτηρίζεται από το σχηματισμό μικρών οζιδίων. Σε αυτήν την περιοχή, τα καρκινικά κύτταρα επεκτείνονται κάθετα και προς τις δύο κατευθύνσεις.
ο πρόβλεψη οφείλεται στη μακρά οριζόντια ανάπτυξη αρκετά καλά.
Ο συγγενής συχνότητα αυτή η κλινική εικόνα είναι 10%, ειδικά αυτό πρόσωπο και το πίσω μέρος του χεριού Επηρεάζονται.
Η μέση ηλικία έναρξης είναι 68 έτη, σημαντικά υψηλότερη από ό, τι για Επιφανειακή εξάπλωση κακοήθους μελανώματος (SSM) και Πρωτογενές κακοήθη μελάνωμα (ΝΜΜ).
Ακροληθινικό κακόηθες μελάνωμα
(Akren = χέρια, πόδια, αυτιά μύτης · κακοήθη = κακοήθη; φακοί = κηλίδες, παρόμοια με τις φακίδες, αλλά μεγαλύτερες και πιο σκούρες)
Με αυτό μάλλον σπάνιο μελάνωμα Η πρώτη οριζόντια ανάπτυξη έρχεται στο προσκήνιο, που αργότερα περιγράφεται κάθετη ανάπτυξη με Σχηματισμός μαύρων κόμβων. Αυτή η ασθένεια είναι παρόμοια στην εμφάνιση και την ανάπτυξη Κακόηθες μελάνωμα Lentigo (LMM).
Με λαμπερό δέρμα που είναι Acrolentiginous κακοήθη μελάνωμα (ALM) ο πιο κοινός τύπος μελανώματος. Επειδή ο εντοπισμός τους δεν είναι πάντα εύκολα προσβάσιμος, το ALM συχνά διαγιγνώσκεται αργά και ως εκ τούτου έχει έναν αντίστοιχο δυσμενή πρόγνωση.
Ο συγγενής συχνότητα αυτή η κλινική εικόνα είναι 5%. Τα άκρα σώματος acra = επηρεάζονται ιδιαίτερα (Χέρι, πόδι, μύτη, αυτί...) και τα νύχια.
Η μέση ηλικία έναρξης είναι 63 χρόνια.
Θεραπεία για μελάνωμα

Το πρώτο και πιο σημαντικό μέτρο στην περίπτωση κακοήθους μελανώματος είναι η πλήρης αφαίρεσή του, οπότε πρέπει να παρατηρηθεί επαρκής απόσταση ασφαλείας, ώστε να μην παραμείνει υπολειμματικός ιστός, ο οποίος δεν είναι ορατός με την πρώτη ματιά και να οδηγήσει σε περαιτέρω ανάπτυξη του μελανώματος. Η χειρουργική αφαίρεση αποφεύγεται μόνο σε ηλικιωμένους σε πολύ προχωρημένο στάδιο κακοήθους μελανώματος χωρίς πιθανότητα ανάρρωσης. Στην περίπτωση ιδιαίτερα μεγάλων μελανωμάτων, μπορεί να είναι απαραίτητη η μεταμόσχευση δέρματος, η οποία είναι δυνατή είτε ως προσωπική δωρεά είτε ως εξωτερική δωρεά. Επιπλέον, απομακρύνεται ο λεγόμενος λεμφαδένας φρουρός, δηλαδή ο λεμφαδένας που είναι πρώτος στην περιοχή της λεμφικής παροχέτευσης του μελανώματος. Για να γίνει αυτό, σημειώνεται με τη ραδιενεργή ουσία technetium 99 και αφαιρείται μέσω μιας μικρής τομής του δέρματος. Αυτό στη συνέχεια εξετάζεται επίσης για να αποκλειστεί η μετάσταση. Εάν βρεθεί μετάσταση σε αυτόν τον λεμφαδένα φρουρού, οι άλλοι σταθμοί λεμφαδένων αφαιρούνται και εξετάζονται επίσης. Εάν ένας λεμφαδένας έχει ήδη διευρυνθεί, ολόκληρη η περιοχή των λεμφαδένων αφαιρείται χωρίς πρώτα να εξεταστεί ο λεμφαδένας του φρουρού.
Η περαιτέρω θεραπεία εξαρτάται από το στάδιο της νόσου και καθορίζεται τόσο από την εξέταση ιστού του χειρουργικά αφαιρεθέντος μελανώματος όσο και από την εξέταση μακρινών μεταστάσεων.
Υπάρχουν πολλές προσπάθειες για τη θεραπεία κακοήθους μελανώματος εκτός από τη χειρουργική αφαίρεση:
- Χημειοθεραπεία: Η χημειοθεραπεία χρησιμοποιείται όταν υπάρχουν ήδη μακρινές μεταστάσεις. Υπάρχει η δυνατότητα διεξαγωγής της θεραπείας με ένα μόνο φάρμακο ή ένα σχήμα δύο ή τριών διαφορετικών φαρμάκων. Η συνδυαστική θεραπεία είναι δυνατή μόνο εάν η φυσική κατάσταση επιτρέπει αυτό το αυξημένο στρες. Η συνδυαστική θεραπεία αντιπροσωπεύει το 25-55% των ατόμων που έλαβαν θεραπεία. Εάν χορηγείται μόνο ένα φάρμακο, μόνο το 14-33% θα επωφεληθεί από τη θεραπεία, αλλά αναμένεται σημαντικά λιγότερες παρενέργειες. Δεν μπορεί να επιτευχθεί θεραπεία με χημειοθεραπεία.
- Θεραπεία με ιντερφερόνη: Οι ιντερφερόνες είναι πρωτεΐνες που εμφανίζονται φυσικά στο σώμα και χορηγούνται επίσης στο σώμα κατά τη διάρκεια αυτής της θεραπείας. Ενεργοποιούν τα φυσικά δολοφονικά κύτταρα στο σώμα που μπορούν να καταστρέψουν ενεργά τα καρκινικά κύτταρα. Εκτός από τη χειρουργική επέμβαση, η θεραπεία με ιντερφερόνη είναι σήμερα μια αποτελεσματική και εγκεκριμένη μέθοδος για τη θεραπεία του μελανώματος.
- Ακτινοθεραπεία: Η ακτινοθεραπεία χρησιμοποιείται για μη λειτουργικούς όγκους και μη λειτουργικές μεταστάσεις λεμφαδένων. Ακτινοβολούνται επίσης ορατά κατάλοιπα όγκου μετά από χειρουργική αφαίρεση. Στο 70% των περιπτώσεων ο όγκος μπορεί να διατηρηθεί υπό έλεγχο, αλλά η ακτινοθεραπεία δεν είναι σε θέση να θεραπεύσει την ασθένεια.
- Εμβόλια: Για θεραπεία με εμβόλιο, τα καρκινικά κύτταρα αφαιρούνται από τον ασθενή, τροποποιούνται στο εργαστήριο και στη συνέχεια χορηγούνται ξανά σε τροποποιημένη μορφή. Το σώμα πρέπει να καταστρέψει αυτά τα τροποποιημένα κύτταρα και έτσι να αναγνωρίσει καλύτερα και επίσης να καταστρέψει τα άλλα καρκινικά κύτταρα στο σώμα. Μέχρι στιγμής αυτή η θεραπεία δεν έχει οδηγήσει σε καμία επιτυχία.
- Θεραπεία με αντισώματα: Μια νέα μέθοδος προσπαθεί να παράγει ειδικά αντισώματα στο εργαστήριο έναντι επιφανειακών πρωτεϊνών καρκινικών κυττάρων. Αυτά τα αντισώματα συνδέονται με το καρκινικό κύτταρο και το προκαλούν να διασπάται από το ανοσοποιητικό σύστημα. Το αντίσωμα ipilimumab βρέθηκε να είναι αποτελεσματικό κατά του κακοήθους μελανώματος. Η θεραπεία λειτουργεί μόνο σε κάθε έκτο ασθενή και σχετίζεται με πολλές παρενέργειες. Επομένως, αυτή η επιλογή για τη θεραπεία του μελανώματος μπορεί να συνιστάται μόνο σε περιορισμένο βαθμό.
- Θεραπεία με γκι: Το γκι είναι ένα φυτό που μπορεί να επηρεάσει το ανοσοποιητικό σύστημα. Αυτό το αποτέλεσμα πρέπει να χρησιμοποιείται για τη θεραπεία όγκων, αλλά η θεραπεία με γκι υποψιάζεται ότι προάγει την ανάπτυξη όγκων και συνεπώς δεν πρέπει να χρησιμοποιείται.
- Υπερθερμική αιμάτωση: Με αυτή τη μέθοδο, υψηλές δόσεις φαρμάκων χημειοθεραπείας κατευθύνονται στην κυκλοφορία του αίματος ενός άκρου, το οποίο συνδέεται από το υπόλοιπο σώμα κατά τη διάρκεια της θεραπείας. Επιπλέον, αυτό το μέρος του σώματος υπερθερμαίνεται για να καταστρέψει τα κύτταρα λόγω της υψηλής θερμοκρασίας. Το πλεονέκτημα είναι ότι διαχωρίζοντας το άκρο από το σώμα, μπορείτε να επιλέξετε μια σημαντικά υψηλότερη δόση χημειοθεραπείας που κανονικά δεν ανέχεται το σώμα. Δεδομένου ότι ο διαχωρισμός από το κυκλοφορικό σύστημα μπορεί να οδηγήσει σε ακρωτηριασμό του σχετικού τμήματος του σώματος ως επιπλοκή, αυτή η μέθοδος χρησιμοποιείται πολύ σπάνια και μόνο για ορισμένους τύπους όγκων. Αυτή η επιλογή θεραπείας δεν συνιστάται για μεταστάσεις λεμφαδένων.
- Ανοσοδιέγερση: Ο στόχος της ανοσοδιέγερσης είναι να επιτεθεί στο σώμα ενάντια σε ξένα κύτταρα, ειδικά καρκινικά κύτταρα. Τα φάρμακα λεβαμισόλη και BCG που έχουν δοκιμαστεί μέχρι στιγμής δεν είναι σε θέση να στοχεύσουν το σώμα στην καταστροφή των καρκινικών κυττάρων. Επομένως, η θεραπεία είναι αναποτελεσματική και δεν συνιστάται.
Η χειρουργική αφαίρεση του μελανώματος και / ή η θεραπεία με ιντερφερόνες παραμένουν τα μέσα επιλογής.
Διαβάστε περισσότερα για το θέμα: Θεραπεία μελανώματος
Περίληψη

Το κακόηθες μελάνωμα είναι ένα από τα πιο επικίνδυνοι καρκίνοι.
Τα μελανώματα είναι επομένως κακοήθη, γρήγορα μεταστάσεις Όγκοιαυτό του Μελανοκύτταρα πήγαινε έξω. Τα μελανοκύτταρα είναι κύτταρα στο δέρμα που δημιουργούν τη χρωστική ουσία Μελανίνη έχουν σώσει. Η μελανίνη προκαλεί, μεταξύ άλλων, το μαύρισμα του δέρματος.
Αυτός ο όγκος εξαπλώνεται πολύ γρήγορα και νωρίς μέσω του λεμφικού συστήματος (λέμφος) και το αίμα. Αυτό το γεγονός το καθιστά τόσο επικίνδυνο. Άλλοι όγκοι του δέρματος, όπως αυτό Βασάλωμα διασκορπίζεται πολύ σπάνια, γεγονός που τους καθιστά σχετικά αβλαβείς σε σύγκριση.
Ανάλογα με τον τύπο του μελανώματος, η βιολογική συμπεριφορά των όγκων διαφέρει επίσης. Μερικές μεταστάσεις συχνότερα από άλλες.
Το μάθημα, ωστόσο, είναι το ίδιο για όλα τα μελανώματα. Αναπτύσσονται από έναν κλώνο ενός κυττάρου, ο οποίος έχει προδιάθεση να εκφυλιστεί, από τον οποίο αναπτύσσεται ο πρωτογενής όγκος.
Αυτό αναπτύσσεται πρώτα στην επιδερμίδα (επιδερμίδα), το λεγόμενο μελάνωμα in situ και αργότερα όταν φτάνει στην υπόγεια μεμβράνη δέρμα έσπασε ως επεμβατικό μελάνωμα. Αυτή η ανάπτυξη ονομάζεται κάθετη ανάπτυξη. Όσο πιο επιφανειακό είναι το μελάνωμα στο δέρμα αυξάνεται, τόσο μεγαλύτερη είναι η πιθανότητα ανάκαμψης.
Τα άτομα με ευαίσθητο στον ήλιο δέρμα διατρέχουν μεγαλύτερο κίνδυνο από άλλα. Κόκκινα-ξανθά μαλλιά και ένα αντίστοιχα ελαφρύς τόνος δέρματος φέρνω ένα σχεδόν πέντε φορές υψηλότερο Risiko με μαύρα μαλλιά με πιο σκούρο τόνο δέρματος.