Συχνές ασθένειες κατά τη διάρκεια της εγκυμοσύνης

Οι πιο συχνές ασθένειες κατά τη διάρκεια της εγκυμοσύνης περιλαμβάνουν:
-
Μολύνσεις των γεννητικών οργάνων
-
Ασυμπτωματική βακτηριουρία
-
Κυστίτιδα
-
Απόφραξη ούρων
-
Τυφλοπόντικες
-
Ανεπάρκεια πλακούντα (αδυναμία πλακούντα)
-
Προδρομικός πλακούντας
-
Υπερβολικά ή πολύ λίγο αμνιακό υγρό
-
Υψηλή αρτηριακή πίεση κατά την εγκυμοσύνη
-
Διαβήτης κύησης
-
Αναιμία κατά την εγκυμοσύνη
Μεταδοτικές ασθένειες

Ασυμπτωματική βακτηριουρία
Η ασυμπτωματική βακτηριουρία βρίσκεται περίπου στο 5-8% όλων των εγκύων γυναικών. Αυτό σημαίνει ότι τα βακτήρια μπορούν να ανιχνευθούν στα ούρα, αλλά δεν προκαλούν προβλήματα για την έγκυο γυναίκα.
Το E. coli, ένα εντερικό βακτήριο, είναι το πιο συνηθισμένο.
Η ασυμπτωματική βακτηριουρία αντιμετωπίζεται με αντιβιοτικά κατά τη διάρκεια της εγκυμοσύνης επειδή μπορεί να οδηγήσει σε ανερχόμενες λοιμώξεις όπως φλεγμονή των νεφρών ή μόλυνση του παιδιού κατά τη γέννηση.
Κυστίτιδα
Η κυστίτιδα κατά τη διάρκεια της εγκυμοσύνης προκαλεί συμπτώματα όπως αίσθημα καύσου κατά την ούρηση, την ανάγκη ούρησης συχνά και συχνή διέλευση μικρών ποσοτήτων ούρων.
Το πιο κοινό παθογόνο είναι το εντερικό βακτήριο E.coli. Αλλά άλλα βακτήρια μπορούν επίσης να προκαλέσουν κυστίτιδα.
Ανάλογα με το παθογόνο, χρησιμοποιούνται διαφορετικά αντιβιοτικά.
Μάθετε περισσότερα για το θέμα εδώ Κυστίτιδα κατά τη διάρκεια της εγκυμοσύνης.
Πυελική φλεγμονή
Η οξεία νεφρική πυελική φλεγμονή εμφανίζεται στο 1% περίπου των εγκύων γυναικών και είναι αποτέλεσμα κυστίτιδας ή ασυμπτωματικής βακτηριουρίας.
Τυπικά συμπτώματα είναι ο υψηλός πυρετός με ρίγη, ο πόνος στο πλευρό, η αίσθηση καψίματος κατά την ούρηση και η συχνή ούρηση. Πιθανές επιπλοκές είναι η δηλητηρίαση του αίματος (το λεγόμενο. σήψη), πρόωρη γέννηση και μη αναστρέψιμη βλάβη στα νεφρά.
Η φλεγμονή της νεφρικής πυέλου πρέπει συνεπώς να αντιμετωπίζεται πάντα με αντιβιοτικά, τα οποία χορηγούνται σε υψηλές δόσεις μέσω φλεβικής πρόσβασης στην αρχή της θεραπείας.
Διαβάστε περισσότερα για το θέμα εδώ Πυελική φλεγμονή.
Κυκλοφοριακές ασθένειες

Υψηλή αρτηριακή πίεση κατά την εγκυμοσύνη
Η υψηλή αρτηριακή πίεση εμφανίζεται στο 6-8% όλων των κυήσεων και ταξινομείται αφενός ανάλογα με το πότε συμβαίνει και αφετέρου ανάλογα με το επίπεδο της αρτηριακής πίεσης.
Ήπια υπέρταση εγκυμοσύνης υπάρχει όταν η αρτηριακή πίεση είναι πάνω από 140/90 mmHg, αλλά κάτω από 160/110 mmHg. Σοβαρή υπέρταση εγκυμοσύνης υπάρχει σε τιμές άνω των 160/110 mmHg.
Είναι σημαντικό να ελέγχετε τακτικά τις τιμές της αρτηριακής πίεσης για να ξεκινήσετε τη φαρμακευτική αγωγή σε περίπτωση επαναλαμβανόμενων τιμών άνω των 160/100 mmHg.
Ωστόσο, δεν μπορούν να χορηγηθούν όλα τα φάρμακα κατά τη διάρκεια της εγκυμοσύνης, π.χ. Άλφα-μεθυλντόπα, μετοπρολόλη και νιφεδιπίνη.
Η απώλεια πρωτεΐνης μέσω των νεφρών ελέγχεται επίσης τακτικά εξετάζοντας τα ούρα με μια ταινία μέτρησης. Αυτό χρησιμοποιείται για τον εντοπισμό της προεκλαμψίας, μιας άλλης μορφής διαταραχών εγκυμοσύνης υπέρτασης (υψηλή αρτηριακή πίεση).
Στην προεκλαμψία, εκτός από την υψηλή αρτηριακή πίεση, υπάρχει απώλεια πρωτεΐνης στα ούρα. Εάν η απώλεια πρωτεΐνης είναι πολύ υψηλή, το νερό μπορεί να συσσωρευτεί στον ιστό (το λεγόμενο. Οίδημα).
Οι επικίνδυνες ειδικές μορφές αυτής της νόσου περιλαμβάνουν την εκλαμψία και το σύνδρομο HELLP, τα οποία είναι γνωστά ως «δηλητηρίαση από την εγκυμοσύνη».
Η εκλαμψία επηρεάζει λιγότερο από 0,1% των κυήσεων και το σύνδρομο HELLP περίπου 0,5%. Και οι δύο ασθένειες εμφανίζονται μόνο μετά την 20η εβδομάδα της εγκυμοσύνης.
Η εκλαμψία όχι μόνο οδηγεί σε υψηλή αρτηριακή πίεση και απώλεια πρωτεϊνών στα ούρα, αλλά και στη μητέρα που έχει επιληπτικές κρίσεις. Το σύνδρομο HELLP περιγράφει ένα σύμπλεγμα αιμόλυσης (διάσπαση των ερυθρών αιμοσφαιρίων), υψηλές τιμές ήπατος και χαμηλό αριθμό αιμοπεταλίων (αιμοπετάλια). Οι προσβεβλημένες έγκυες γυναίκες συχνά έχουν πονοκεφάλους ή / και τρεμοπαίζουν τα μάτια και παραπονιούνται για πόνο στο άνω μέρος της κοιλίας.
Τελικά, και οι δύο ασθένειες μπορούν να αντιμετωπιστούν μόνο με τον τερματισμό της εγκυμοσύνης μέσω της παράδοσης του παιδιού. Σε μεμονωμένες περιπτώσεις, ανάλογα με την κατάσταση της μητέρας και του παιδιού, πρέπει να σταθμίζεται πόσο μακριά μπορεί να παραταθεί η εγκυμοσύνη.
Μάθετε περισσότερα για το θέμα εδώ Υψηλή αρτηριακή πίεση κατά την εγκυμοσύνη.
Οι κιρσοί κατά την εγκυμοσύνη
Η εγκυμοσύνη επιβραδύνει την επιστροφή του αίματος από το κάτω μισό του σώματος. Αυτό αυξάνει την πίεση στο φλεβικό σύστημα. Αναπτύσσονται διογκωμένες φλέβες (το λεγόμενο. Κιρσοί ιατρικής) το φίδι στην επιφάνεια του δέρματος.
Αυτές οι κιρσοί αναπτύσσονται στο 30% των πριμοπόρων γυναικών και στο 50% των πολλαπλών γυναικών. Αυτά επηρεάζουν τα πόδια και την περιοχή των γεννητικών οργάνων. Οι αιμορροΐδες είναι επίσης δυνατές.
Τα τυπικά συμπτώματα είναι βαριά και κουρασμένα πόδια με κατακράτηση νερού, νυχτερινή ανησυχία στα πόδια, αίσθημα ζέστης και κράμπες στα πόδια. Το 80% των κιρσών που σχετίζονται με την εγκυμοσύνη υποχωρεί μέσα σε λίγες εβδομάδες μετά τον τοκετό. Η θεραπεία των κιρσών γίνεται με κάλτσες συμπίεσης, οι οποίες βελτιώνουν την επιστροφή του αίματος από τα πόδια.
Μπορείτε να μάθετε περισσότερα για το θέμα εδώ Οι κιρσοί κατά την εγκυμοσύνη.
Αναιμία κατά την εγκυμοσύνη
Η αναιμία περιγράφει την αναιμία και σχετίζεται με τιμές αιμοσφαιρίνης κάτω των 10 g / dl (κανονική τιμή 12-16 g / dl). Μια ελαφρά πτώση της τιμής της αιμοσφαιρίνης είναι απόλυτα φυσιολογική κατά τη διάρκεια της εγκυμοσύνης, καθώς η αύξηση του όγκου του αίματος οδηγεί σε αραίωση παρά τον αυξημένο σχηματισμό ερυθρών αιμοσφαιρίων.
Η αναιμία κατά τη διάρκεια της εγκυμοσύνης προκαλεί τα ακόλουθα συμπτώματα: ωχρότητα, δύσπνοια κατά την άσκηση, κόπωση, γρήγορο καρδιακό ρυθμό, χτύπημα στα αυτιά, κεφαλαλγία και συχνή κατάψυξη.
Στο τέλος της εγκυμοσύνης, έως και το 30% των εγκύων επηρεάζεται από αναιμία κατά την εγκυμοσύνη, η οποία στις περισσότερες περιπτώσεις προκαλείται από έλλειψη σιδήρου, καθώς η ανάγκη για σίδηρο αυξάνεται κατά τη διάρκεια της εγκυμοσύνης. Σε περίπτωση ανεπάρκειας σιδήρου, τα αποθέματα σιδήρου μπορούν να αναπληρωθούν κατά τη διάρκεια της εγκυμοσύνης δίνοντας συμπληρώματα σιδήρου. Η θεραπεία με σίδηρο πρέπει να πραγματοποιηθεί 3-6 μήνες μετά την επίτευξη φυσιολογικής τιμής αιμοσφαιρίνης.
Μια συγκεκριμένη μορφή αναιμίας (ονομάζεται μεγαλοβλαστική αναιμία) προκαλείται από την έλλειψη φολικού οξέος. Επειδή η ανεπάρκεια φολικού οξέος στα παιδιά οδηγεί σε αυξημένη εμφάνιση Spina bifida (ανοιχτή πλάτη) και σχιστόλιθο, συνιστάται σε γυναίκες σε αναπαραγωγική ηλικία να λαμβάνουν 0,4 mg φολικού οξέος καθημερινά πριν από την έναρξη της εγκυμοσύνης, η οποία πρέπει να συνεχίζεται κατά τη διάρκεια της εγκυμοσύνης.
Διαβάστε περισσότερα σχετικά με αυτό το θέμα στη διεύθυνση: Ανεπάρκεια σιδήρου κατά τη διάρκεια της εγκυμοσύνης
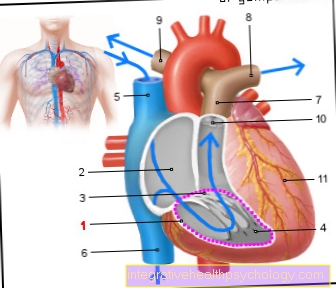
Σύνδρομο συμπίεσης Vena cava
Η πίεση της μήτρας στην κατώτερη κοίλη φλέβα (κοίλη φλέβα) το αίμα από το κάτω μισό του σώματος είναι πιο δύσκολο να μεταφερθεί πίσω στην καρδιά. Αυτό οδηγεί σε σχετική έλλειψη όγκου στο καρδιαγγειακό σύστημα και μπορεί ακόμη και να αυξηθεί σε σοκ.
Τυπικά συμπτώματα είναι ναυτία, ωχρότητα, εφίδρωση, ζάλη και ανησυχία. Το σύνδρομο συμπίεσης της Vena cava είναι ιδιαίτερα έντονο όταν ξαπλώνετε στην πλάτη ή όρθια. Οι περισσότερες έγκυες γυναίκες δεν έχουν συμπτώματα όταν βρίσκονται στο πλευρό τους. Περίπου το ένα τρίτο όλων των εγκύων γυναικών επηρεάζονται.
Οι έγκυες γυναίκες, με ή χωρίς σύνδρομο συμπίεσης, πρέπει να αποφεύγουν να ξαπλώνουν στην πλάτη τους, ειδικά στο τελευταίο τρίτο. Η συμπίεση μειώνει επίσης τη ροή του αίματος στο παιδί και, ως αποτέλεσμα, δεν λαμβάνει αρκετό οξυγόνο.
Μάθετε περισσότερα για το θέμα εδώ Σύνδρομο συμπίεσης Vena cava.
Ορμονικές αλλαγές

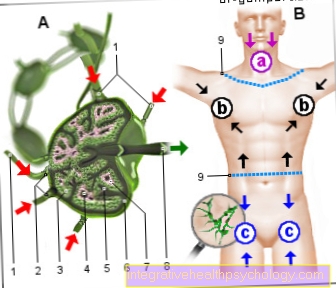
Απόφραξη ούρων
Τα δύο τρίτα όλων των εγκύων γυναικών έχουν διαφορετικούς τύπους συμφόρησης ούρων. Στις περισσότερες περιπτώσεις, οι ουρητήρες και η νεφρική λεκάνη επηρεάζονται.
Η αιτία έγκειται αφενός στην ορμονική αλλαγή που προκαλεί τη διεύρυνση των ουρητήρων και, αφετέρου, η αναπτυσσόμενη μήτρα πιέζει τους ουρητήρες.
Στις περισσότερες περιπτώσεις, η συμφόρηση των ούρων είναι μόνο μικρή και δεν προκαλεί συμπτώματα. Αλλά μπορεί επίσης να προάγει τη φλεγμονή των νεφρών.
Εάν οι νεφροί έχουν σοβαρή συμφόρηση, η αποστράγγιση μπορεί να βελτιωθεί με την εισαγωγή ουρητηρίων νάρθηκα. Η συμφόρηση στα ούρα υποχωρεί συνήθως εντός 3 μηνών από τη γέννηση. Εάν αυτό δεν συμβαίνει, πρέπει να γίνει περαιτέρω διευκρίνιση.
Διαβήτης κύησης
Ο διαβήτης κύησης περιγράφει την πρώτη εμφάνιση διαβητικού μεταβολικού όρου κατά τη διάρκεια της εγκυμοσύνης και δεν αναφέρεται σε διαβητικούς τύπου 1 ή τύπου 2 των οποίων η ασθένεια ήταν γνωστή πριν από την εγκυμοσύνη.
Λόγω των ορμονικών αλλαγών, η συγκέντρωση σακχάρου στο αίμα αυξάνεται κατά τη διάρκεια της εγκυμοσύνης. Ταυτόχρονα, η απελευθέρωση ινσουλίνης (μία από τις κύριες ορμόνες στον μεταβολισμό του σακχάρου) αυξάνεται επειδή το πάγκρεας παράγει περισσότερο από αυτό. Ωστόσο, εάν η έκταση της αυξημένης συγκέντρωσης σακχάρου υπερβαίνει την ικανότητα του παγκρέατος να παράγει ινσουλίνη, εμφανίζεται διαβήτης κύησης.
Αυτή η ασθένεια καθιστά τις λοιμώξεις του ουροποιητικού συστήματος και την προεκλαμψία πιο συχνές. Η διαταραγμένη μεταβολική κατάσταση έχει επίσης αρνητική επίδραση στο αγέννητο παιδί. Τα παιδιά είναι πολύ συχνά «μακροσωματικά» (πολύ μεγάλα) με βάρος γέννησης άνω των 4 κιλών. Ο ρυθμός δυσπλασίας αυξάνεται με κακώς προσαρμοσμένες τιμές ζάχαρης. Οι αναπτυξιακές διαταραχές είναι επίσης δυνατές, ειδικά των πνευμόνων και του ήπατος. Άλλες επιδράσεις περιλαμβάνουν υπερβολικό αμνιακό υγρό και αυξημένα ποσοστά πρόωρων γεννήσεων και θανάτων στη μήτρα.
Προκειμένου να εντοπιστούν όσο το δυνατόν περισσότερες έγκυες γυναίκες με διαβήτη κύησης, τα ούρα ελέγχονται για ζάχαρη κατά τη διάρκεια των προληπτικών εξετάσεων και, σε περίπτωση αμφιβολίας, διεξάγεται OGTT (από του στόματος δοκιμή ανοχής γλυκόζης).
Η θεραπεία του διαβήτη κύησης συνίσταται σε κατάλληλη διατροφή, άσκηση και αθλητισμό. Η θεραπεία με ινσουλίνη μπορεί να πρέπει να ξεκινήσει εάν αυτά τα μέτρα δεν είναι επαρκή.
Διαβάστε περισσότερα για το θέμα εδώ Δοκιμή διαβήτη κύησης και ανοχής γλυκόζης κατά τη διάρκεια της εγκυμοσύνης
Θρόμβωση κατά την εγκυμοσύνη
Οι ορμονικές αλλαγές κατά τη διάρκεια της εγκυμοσύνης αυξάνουν την τάση του αίματος να σχηματίζει θρόμβους. Αυτός είναι ο λόγος για τον οποίο ο αριθμός των θρομβώσεων των φλεβών των ποδιών ή της πνευμονικής εμβολής αυξάνεται κατά τη διάρκεια της εγκυμοσύνης.
Ο κίνδυνος είναι έξι φορές υψηλότερος από αυτόν μιας μη εγκύου γυναίκας. Περίπου 0,13% των κυήσεων επηρεάζονται από ένα θρομβοεμβολικό συμβάν.
Η θεραπεία πραγματοποιείται αναστέλλοντας την πήξη του αίματος χρησιμοποιώντας ηπαρίνη, η οποία δεν μεταδίδεται στο αγέννητο παιδί μέσω του πλακούντα.
Διαβάστε εδώ: Θρόμβωση κατά την εγκυμοσύνη.
Ανατομικές δυσπλασίες

Τυφλοπόντικες
Ο τυφλοπόντικας αντιπροσωπεύει μια φυσαλιδώδη δυσπλασία των χοριακών λαχνών, οι οποίες στην πραγματικότητα χρησιμεύουν για την εξασφάλιση της ανταλλαγής ουσιών μεταξύ μητέρας και εμβρύου. Οι χοριακές βίλες είναι κύτταρα του πλακούντα (πλακούντα) που έχουν προεξοχές προκειμένου να διευρυνθεί η επιφάνεια.
Ο τυφλοπόντικας της ουροδόχου κύστης εμφανίζεται σε μία από τις 1.500 κυήσεις και προκαλεί τα ακόλουθα συμπτώματα: κολπική αιμορραγία στην αρχή της εγκυμοσύνης, έντονη ναυτία, σημαντικά διευρυμένη μήτρα, δηλητηρίαση κατά την εγκυμοσύνη και αναπνευστικές διαταραχές.
Η θεραπεία περιλαμβάνει πλήρη απόξεση της μήτρας.
Προδρομικός πλακούντας
Ένα πλακούντα previa περιγράφει μια λανθασμένη θέση του πλακούντα μετά την 24η εβδομάδα της εγκυμοσύνης, ο πλακούντας βρίσκεται εξ ολοκλήρου ή εν μέρει μπροστά από τον εσωτερικό τράχηλο. Η συχνότητα είναι 0,5% όλων των κυήσεων.
Εάν ο εσωτερικός τράχηλος είναι τελείως κλειστός από τον πλακούντα, πρέπει να γίνει καισαρική τομή. Εάν ο πλακούντας previa αγγίζει μόνο τον εσωτερικό τράχηλο στην άκρη, δεν πρέπει να γίνει κανονική προσπάθεια παράδοσης.
Το σύμπτωμα του previa πλακούντα είναι ανώδυνη αιμορραγία, η οποία εμφανίζεται κυρίως κατά το τελευταίο τρίμηνο της εγκυμοσύνης και, ανάλογα με την έκταση, μπορεί να είναι πολύ επικίνδυνο για τη μητέρα και το παιδί. Εάν υπάρχει αιμορραγία του προπλάσματος πλακούντα, η έγκυος γυναίκα εισάγεται στο νοσοκομείο και παρακολουθείται στενά.
Ανάλογα με την ηλικία της εγκυμοσύνης και τον βαθμό κινδύνου για τη μητέρα και το παιδί, η παράδοση πραγματοποιείται με καισαρική τομή ή χορηγούνται φάρμακα για τον έλεγχο της αιμορραγίας.
Διαβάστε εδώ για το θέμα: Ασθένειες του πλακούντα.
Άλλες ασθένειες

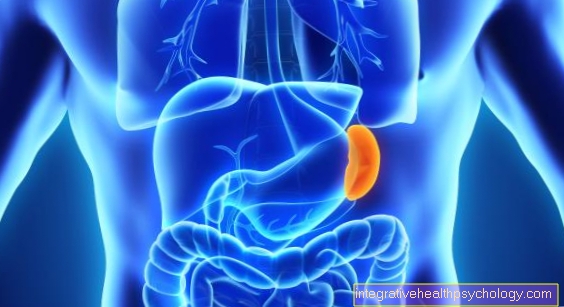
Ανεπάρκεια πλακούντα
Η ανεπάρκεια πλακούντα, επίσης γνωστή ως αδυναμία του πλακούντα, επηρεάζει περίπου το 2-5% όλων των κυήσεων. Μπορεί να προκύψει είτε έντονα είτε αργά και περιγράφει μια δυσλειτουργία της μητρικής τούρτας με μείωση της ικανότητας τροφοδοσίας του παιδιού με θρεπτικά συστατικά. Μπορεί να εμφανιστεί σε οποιοδήποτε στάδιο της εγκυμοσύνης.
Η οξεία ανεπάρκεια του πλακούντα συμβαίνει με μόνιμες συστολές της μήτρας, κόμπο στον ομφάλιο λώρο, αιμορραγία του πλακούντα ή δηλητηρίαση από την εγκυμοσύνη.
Η χρόνια αδυναμία της μήτρας προκαλείται συχνά από ασθένειες της μητέρας (π.χ. υψηλή αρτηριακή πίεση, διαβήτης, κολλαγόνωση), από μητρικό κάπνισμα ή από μολυσματικές ασθένειες.
Οι συνέπειες της αδυναμίας του πλακούντα μπορεί να είναι ο θάνατος του αγέννητου παιδιού, η καθυστέρηση της ανάπτυξης ή η πρόωρη απελευθέρωση του πλακούντα. Μια υπερηχογραφική εξέταση του αγέννητου παιδιού και των αιμοφόρων αγγείων που τροφοδοτούν τον πλακούντα και το παιδί με αίμα μπορεί να καθορίσει την έκταση της ανεπάρκειας του πλακούντα και να καθορίσει τον καλύτερο χρόνο για τον τοκετό.
Ανάλογα με την αιτία της αδυναμίας της μητρικής τούρτας, απαιτείται διαφορετική προσέγγιση.
Η ασβεστοποίηση του πλακούντα συμβαίνει επίσης συχνά στο τέλος της εγκυμοσύνης. Αυτά μπορούν να προσδιοριστούν μόνο μέσω εξέτασης υπερήχων. Είναι συχνά φυσικά και ακίνδυνα. Διαβάστε περισσότερα για αυτό κάτω: Ασβεστοποιημένος πλακούντας
Μάθετε περισσότερα για το θέμα εδώ: Ασθένειες του πλακούντα.
Υπερβολικά ή πολύ λίγο αμνιακό υγρό
Πάρα πολύ αμνιακό υγρό Πολυϋδραμνίου) εμφανίζεται έως και στο 3% όλων των εγκυμοσύνων. πολύ λίγο αμνιακό υγρό (ολιγοϋδράμνιο) έως και 7%.
Πολύ αμνιακό υγρό δεν έχει καμία αιτία στο 60% των περιπτώσεων, στο 20% των περιπτώσεων η μητέρα πάσχει από σακχαρώδη διαβήτη και έως και στο 20% των περιπτώσεων το παιδί έχει δυσπλασίες που μπορεί να επηρεάσουν την πεπτική οδό, για παράδειγμα.
Η υπερβολική ποσότητα αμνιακού υγρού μπορεί να προκαλέσει τοκετό, αίσθημα σφίξιμου στην κοιλιά ή δύσπνοια. Η θεραπεία του πολυυδραμνίου εξαρτάται από την αιτία, μπορεί να πρέπει να πραγματοποιηθεί πρόωρη παράδοση.
Πολύ λίγο αμνιακό υγρό κατά το τελευταίο τρίμηνο της εγκυμοσύνης μπορεί να οφείλεται σε πρόωρη ρήξη της ουροδόχου κύστης ή να υποδηλώνει την έναρξη ανεπάρκειας του πλακούντα. Η πρόγνωση για ανεπαρκές αμνιακό υγρό κατά το τελευταίο τρίμηνο της εγκυμοσύνης είναι καλή. Ωστόσο, εάν υπάρχει έλλειψη αμνιακού υγρού νωρίτερα, αυτό μπορεί να αποτελεί ένδειξη δυσπλασιών του ουροποιητικού συστήματος στο αγέννητο παιδί.
Εάν η κύστη σπάσει πρόωρα, η εγκυμοσύνη πρέπει να παραταθεί έως και 34 εβδομάδες κατ 'ανώτατο όριο για να διατηρηθεί ο κίνδυνος λοιμώξεων ή συμπίεσης του ομφάλιου λώρου χαμηλότερος από τον κίνδυνο πρόωρης γέννησης.
Μάθετε περισσότερα για το θέμα εδώ Αμνιακό υγρό.